La diabetes mellitus tipo 2 (DM2) es la principal causa de enfermedad renal crónica (ERC) a nivel mundial. En España, la prevalencia de ERC en personas con DM2 atendidas en Atención Primaria supera el 27% según el estudio PERCEDIME2 (1). La presencia de ERC no solo incrementa el riesgo de progresión a enfermedad renal terminal (ERT), sino que multiplica el riesgo cardiovascular y complica el manejo terapéutico del paciente con diabetes (2).
La ERC se define por una alteración estructural o funcional del riñón mantenida más de tres meses, evidenciada por una disminución del filtrado glomerular estimado (eTFG <60 ml/min/1.73 m²) y/o marcadores de daño renal como albuminuria (>30 mg/g), anomalías histológicas o alteraciones en imagen radiológica.
En resumen, la ERC significa que los riñones están dañados o no trabajan con la eficacia necesaria y este problema se mantiene en el tiempo.
En personas con DM2, la afectación renal puede preceder o acompañar el diagnóstico, y las causan son de origen multifactorial: hiperglucemia sostenida, hipertensión, inflamación crónica, disfunción endotelial y susceptibilidad genética (3).
LA ENFERMEDAD RENAL CRÓNICA SIGNIFICA QUE LOS RIÑONES ESTÁN DAÑADOS O NO TRABAJAN CON LA EFICACIA NECESARIA Y ESTE PROBLEMA SE MANTIENE EN EL TIEMPO
La optimización del tratamiento antidiabético se convierte en una estrategia clave para mejorar resultados clínicos, prevenir complicaciones y racionalizar recursos.
Optimizar no es añadir más fármacos, sino priorizar aquellos con beneficio cardio-reno-protector demostrado, ajustando según la función renal y el perfil del paciente.

El enfoque terapéutico debe ser holístico o global, considerando la fragilidad, las comorbilidades, la polifarmacia y las preferencias del paciente. La colaboración entre Atención Primaria, Endocrinología y Nefrología es clave para evitar inercia terapéutica y facilitar un seguimiento multidisciplinar.
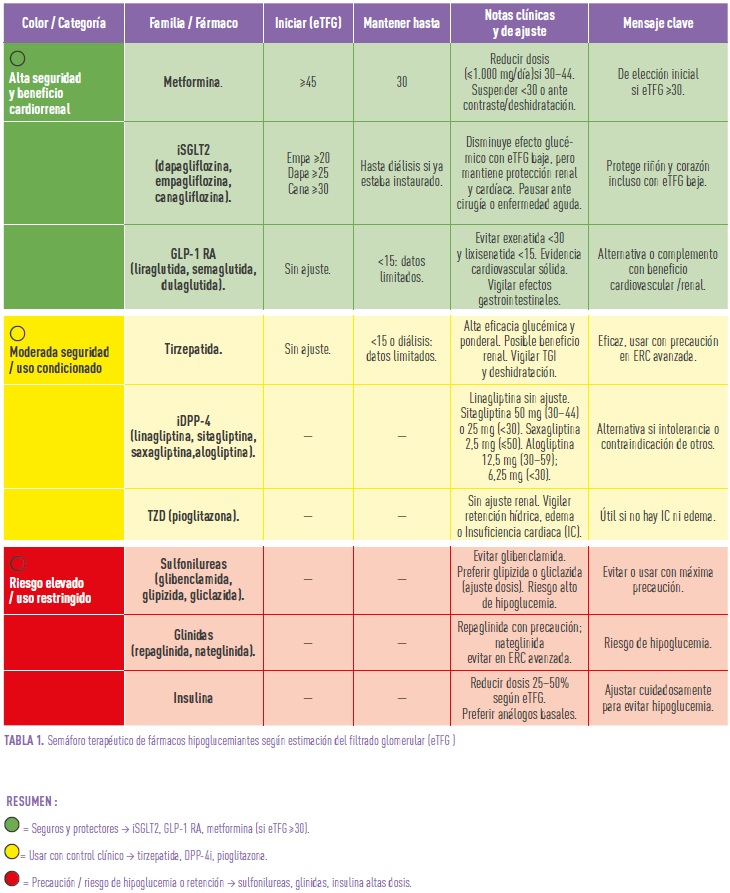
La American Diabetes Association (ADA) de 2025 y la guía conjunta ADA-Kidney Disease Improving Global Outcomes (KDIGO) de 2024 recomiendan los tratamientos centrados en la reducción de progresión renal, beneficio cardiovascular y perfil de seguridad (4,5). En este escenario, los fármacos con efecto cardiorreno protector que cobran protagonismo, explicados en la tabla 1 de forma práctica modo semáforo de recomendaciones de hipoglucemiantes (4, 5).
La clave es priorizar fármacos con beneficio reno-cardio demostrado (SGLT2, GLP-1 RA) antes de centrar solo en el descenso de HbA1c o la glucemia.
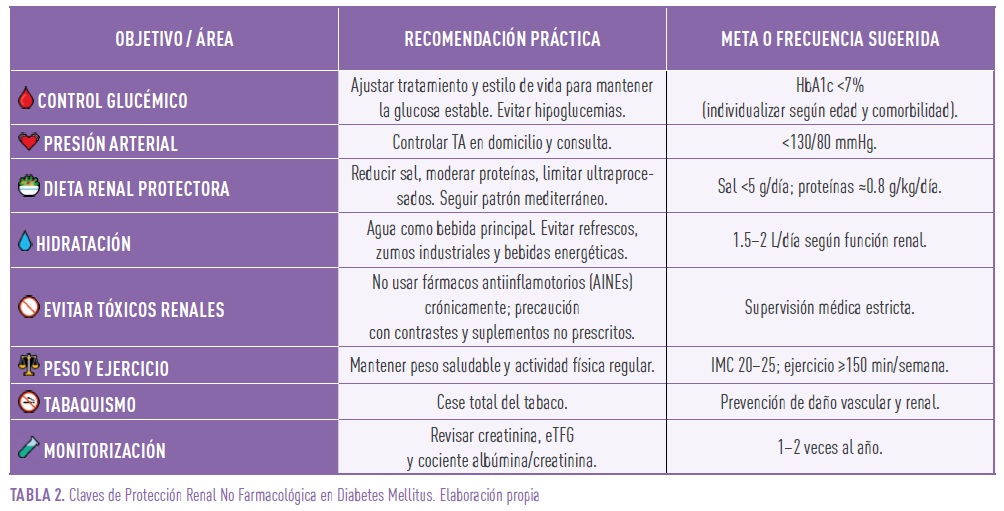
Recomendaciones no farmacológicas
Finalmente, en la diabetes con ERC, se debe priorizar el control glucémico individualizado y tensional estricto, la dieta cardiorrenal (baja en sal y proteínas), la hidratación adecuada, el ejercicio regular, el abandono del tabaco y la monitorización periódica de eTFG y albuminuria. Tabla 2.
Conclusiones
La optimización del tratamiento antidiabético en pacientes con ERC es una prioridad clínica y estratégica. Implica un cambio de paradigma: del control glucémico aislado al abordaje integral, centrado en la protección renal y cardiovascular, con especial atención a la seguridad. Las guías de tratamiento nos facilitan la toma de decisiones en consulta, y se requiere coordinación entre niveles asistenciales junto con el empoderamiento del paciente.
Bibliografía
- Rodriguez-Poncelas A, et al. PERCEDIME2 Study. BMC Nephrol. 2013;14:46.
- Górriz JL. Factores de progresión en ERC-DM. J Clin Med. 2020;9(4):947.
- Montero N, et al. Guía práctica sobre enfermedad renal diabética. Nefrología (Madr). 2025;45(Supl 1):1–26.
- Diabetes Obes Metab. 2023;25(10):2795–2804.
- Ostrominski JW, et al. Tirzepatide real-world data. Ann Intern Med. 2025.