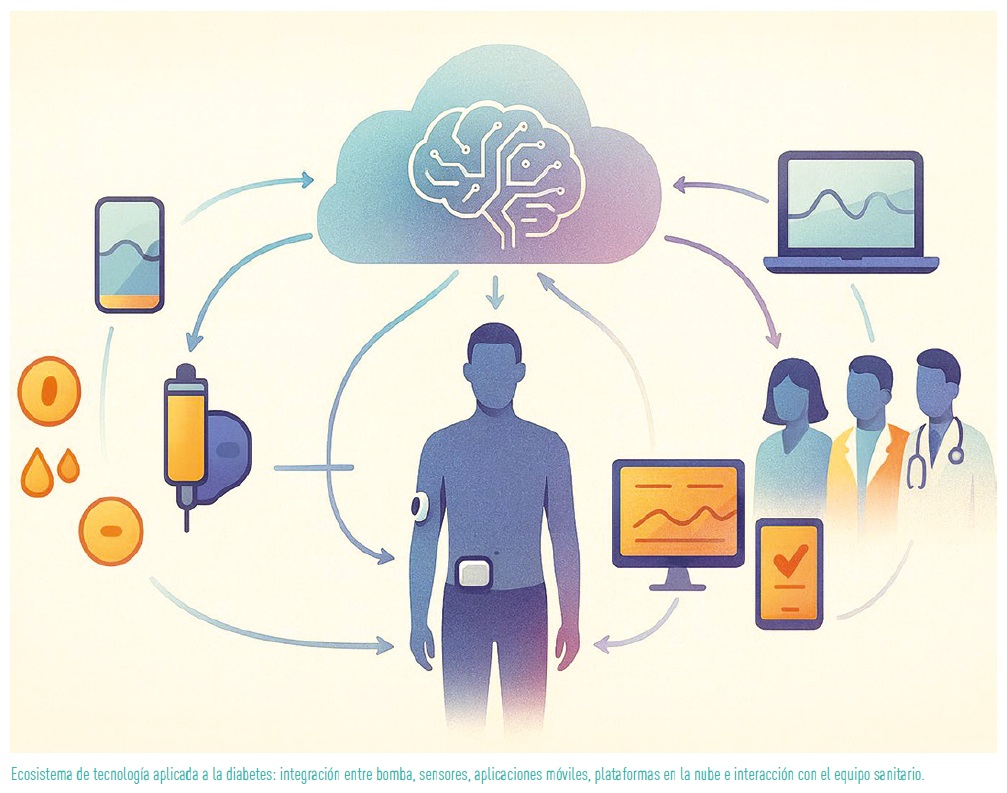
En los últimos años, la monitorización continua de glucosa y los sistemas híbridos de asa cerrada (SHAC) han transformado el manejo de la diabetes, mejorando el control glucémico, reduciendo la carga de decisiones diarias y aumentando la calidad de vida de muchas personas con diabetes (1–3). Estos sistemas forman ya parte de la práctica clínica habitual y han abierto la puerta a una nueva generación de tecnología en la que bombas, sensores, aplicaciones e inteligencia artificial se integran en ecosistemas cada vez más conectados (1,4).
EL RETO DE LOS PRÓXIMOS AÑOS NO SERÁ TENER ‘MÁS DISPOSITIVOS’, SINO CONSEGUIR QUE TRABAJEN JUNTOS DE FORMA INTELIGENTE, SENCILLA Y ÚTIL PARA LA PERSONA CON DIABETES
1. Bombas automatizadas de nueva generación

1.1. Omnipod 5
Omnipod 5 es un SHAC en un POD sin tubos, portátil y resistente al agua, que integra depósito y cánula en un único dispositivo adherido a la piel. El algoritmo SmartAdjust® está alojado en el propio POD y se comunica cada 5 minutos con Dexcom G6, Dexcom G7 y FreeStyle Libre 2 Plus para ajustar la insulina, ayudando a corregir hiperglucemias y a proteger frente a hipoglucemias (5).
El sistema se maneja mediante un controlador dedicado (o, en algunos países, una aplicación móvil), que permite visualizar los datos de glucosa e insulina, modificar la configuración, fijar objetivos de glucosa personalizables por tramos horarios y utilizar funciones avanzadas como la calculadora SmartBolus —que integra tendencias del sensor y “alimentos personalizados”— y el modo Actividad para situaciones de mayor riesgo de hipoglucemia, como el ejercicio físico (5).
La hoja de ruta de Insulet contempla la compatibilidad con FreeStyle Libre 3 Plus a partir de 2026 y el desarrollo de SmartAdjust 2.0, con objetivo de 100 mg/dL y mejoras en el tiempo en automático, así como sistemas de circuito completamente cerrado para diabetes tipo 1 y tipo 2 (5). En nuestro entorno, se espera la introducción de Omnipod 5 con controlador dedicado a lo largo de 2026, condicionada a los procesos regulatorios y de financiación.
1.2. Tandem Mobi y Control-IQ+
La bomba de insulina Tandem Mobi es una bomba de pequeño tamaño y diseño muy discreto (5,1 × 3,7 × 1,4 cm; 28 g), que puede llevarse adherida al cuerpo o sujeta con clip, con opción de desconexión, cartucho recargable y carga inalámbrica (5). Utiliza el algoritmo Control-IQ+, un SHAC integrado con Dexcom G6, Dexcom G7 y FreeStyle Libre 3 Plus (según país), que predice la glucosa a 30 minutos, ajusta la basal cada 5 minutos, permite bolos de corrección automáticos y dispone de modos específicos de sueño y ejercicio. Está indicada en mayores de 2 años (≥9 kg) con una dosis diaria total de insulina >5 UI (5).
La configuración y el seguimiento se realizan a través de la aplicación móvil de Tandem, que muestra en tiempo real glucosa e insulina, permite modificar parámetros y activar los distintos modos del algoritmo. Los datos se sincronizan con la plataforma Tandem Source, facilitando a las personas con diabetes y a los equipos sanitarios la revisión estructurada de tiempos en rango y patrones de control. En España, la llegada de esta bomba de formato reducido y de la versión avanzada del algoritmo podría producirse a finales de 2026, condicionada a los plazos de autorización y financiación (5). La hoja de ruta incluye además un set de infusión de 7 días y, en paralelo, el desarrollo de Sigi, una bomba tipo parche, sin tubo de Tandem, la integración global con Libre 3 Plus y, a medio plazo, sensores duales glucosa-cetonas y un sistema plenamente cerrado (5).
1.3. Medtronic: Instinct, Flex/Fit y algoritmo Vivera
En Medtronic las novedades se organizan en tres ejes (5). En primer lugar, el nuevo sensor Instinct, desarrollado junto con Abbott, está llamado a convertirse en el sensor de referencia de los futuros SHAC de la compañía, en paralelo a la evolución de la familia Simplera Sync, orientada a una monitorización más sencilla e integrada con las bombas. En segundo lugar, se han anunciado las bombas MiniMed Flex, una bomba con tubo más pequeña y controlable desde aplicación móvil, y MiniMed Fit, una bomba tipo parche de hasta 300 unidades diseñada para utilizarse hasta 7 días con sets de infusión de uso prolongado. Por último, el algoritmo Vivera (NMX-AID) constituye la tercera generación de sistema cerrado basada en redes neuronales, lo que supone una evolución frente a los algoritmos matemáticos tradicionales, y permitirá anuncios de comida simplificados (“comida pequeña/mediana/grande”), adaptación horaria de la insulina y una activación más rápida del modo automático (5).
1.4. mylife Diabetes Care: mylife Loop
El sistema mylife Loop combina la bomba YpsoPump, la aplicación CamAPS FX, disponible tanto para Android como para iOS, y sensores Dexcom G6 o FreeStyle Libre 3/3 Plus. El algoritmo reside en el teléfono, que recibe la glucosa, calcula la dosis y envía órdenes a la bomba, configurando un SHAC flexible que se ha utilizado en niñas, niños, personas adultas y gestantes con mejoras significativas del tiempo en rango (5). La compañía está desarrollando la plataforma mylife Cloud para lectura y telemonitorización, una futura bomba tipo parche y la compatibilidad con Dexcom G7, sin fecha concreta de lanzamiento, así como el algoritmo CamAPS HX, un sistema plenamente cerrado con marcado CE para personas con diabetes tipo 2, todavía no comercializado (5).
2. Sensores de nueva generación: duración, integración y cetonas
En los últimos años, los sensores de glucosa han ganado en comodidad y fiabilidad, con dispositivos más pequeños, sin calibraciones rutinarias y con MARD por debajo del 10 %, lo que permite tomar decisiones terapéuticas con seguridad (2,3). Un paso adelante en esta línea es Dexcom G7 15 Day, autorizado para personas adultas y con una duración de hasta 15,5 días, incluido el periodo de gracia. Esta ampliación del tiempo de uso mantiene una elevada precisión y reduce el número de cambios al mes y la cantidad de residuos, algo especialmente relevante en quienes utilizan monitorización continua de forma prolongada (5).
El otro desarrollo especialmente llamativo es el sensor dual glucosa-cetonas de Abbott, actualmente en investigación. Este dispositivo está diseñado para medir de forma simultánea glucosa y cuerpos cetónicos, con la vista puesta en su integración futura en SHAC y otras plataformas avanzadas. En la práctica, podría facilitar la detección muy precoz de cetoacidosis en personas con diabetes tipo 1 que utilizan bomba, ayudar a monitorizar tratamientos que aumentan el riesgo de cetosis, como los iSGLT2, y permitir que los algoritmos ajusten automáticamente objetivos, alarmas e incluso la estrategia de administración de insulina cuando se detecta cetosis (3,5). Aunque sigue en desarrollo, resume bien la dirección de la monitorización continua en los próximos años: de ver solo la glucosa a disponer de una lectura metabólica más completa y en tiempo real.
3. Inteligencia artificial en diabetes
3.1. Predicción y gestión proactiva: más allá de la flecha de tendencia
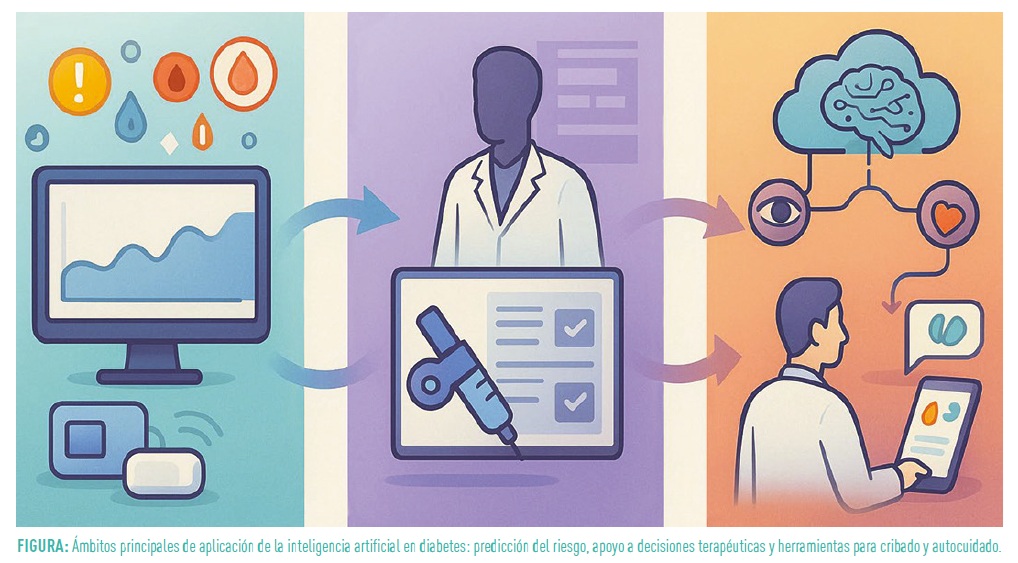
Hasta hace poco, la monitorización continua de glucosa ofrecía básicamente un número y una flecha de tendencia. La inteligencia artificial (IA) permite convertir esa información en una predicción con significado clínico. Herramientas como el Accu-Chek SmartGuide de Roche analizan la glucosa actual, la tendencia de los últimos minutos y el historial de la persona con diabetes, no solo reciente sino también de varios días o semanas, para estimar cómo puede evolucionar la glucemia en las próximas horas, calcular el riesgo de hipoglucemia o hiperglucemia a corto plazo y mostrarlo mediante indicadores sencillos, como «alto riesgo de glucosa <70 mg/dL en las próximas horas» o de hipoglucemia nocturna (1,3,4). De este modo es posible actuar antes de que aparezca el problema y, desde la consulta, identificar con rapidez las franjas horarias o los días de mayor riesgo, reduciendo la fatiga de alarmas al centrarse en las situaciones con mayor impacto clínico real (1–3).
3.2. Apoyo a decisiones terapéuticas: Smart Basal y ajuste del tratamiento
La IA también puede ayudar a tomar decisiones sobre el tratamiento. Un ejemplo es Smart Basal, un optimizador de insulina basal para personas con diabetes tipo 2 que utiliza los datos del sensor (Dexcom G7 15 Day) y las dosis registradas para proponer ajustes personalizados, siempre bajo supervisión profesional (3,5). Este tipo de herramientas puede facilitar el inicio y el ajuste de insulina basal, apoyar a profesionales con poco tiempo disponible y homogeneizar decisiones que a menudo se toman de forma intuitiva (1–3). Es previsible que soluciones similares se extiendan a otros ámbitos, como el ajuste de bolos prandiales o la titulación de fármacos no insulínicos.
3.3. IA para cribado, predicción y autocuidado
Más allá del uso directo en bombas y sensores, la IA se está aplicando a múltiples aspectos del manejo de la diabetes. Existen modelos que analizan retinografías, analíticas u otros datos clínicos para detectar retinopatía diabética, neuropatía o riesgo de desarrollar diabetes, incluso en estadios muy precoces; algoritmos que, a partir de la historia clínica electrónica y de datos procedentes de dispositivos ponibles, estiman la probabilidad de hipoglucemia grave, cetoacidosis o ingreso hospitalario; y asistentes digitales que ofrecen recomendaciones sobre alimentación, actividad física o ajustes sencillos del tratamiento, reforzando la educación diabetológica día a día (1–3). En el futuro cercano se están explorando modelos de “gemelo digital” o simulador personal, que podrían permitir probar de forma virtual cambios de tratamiento antes de aplicarlos en la vida real (1–3). En todos los casos, la IA no sustituye a la persona con diabetes ni al equipo de salud, sino que añade una capa de apoyo a la decisión que puede hacer más sencillo manejar una enfermedad compleja en un entorno cada vez más tecnológico (1,4).
4. Otros desarrollos en el horizonte
Las grandes reuniones científicas recientes (ATTD, ADA y EASD 2025) apuntan hacia una tendencia clara de convergencia del hardware: reducir el número de elementos que la persona lleva encima e integrar en un mismo dispositivo funciones que antes estaban separadas (bomba, sensor, conectividad) (2,3,5). En este contexto se han presentado prototipos de sistemas “todo en uno”, que combinan bomba tipo parche y sensor de glucosa en un único wearable compacto, así como proyectos de monitorización continua implantable de larga duración, con sensores insertados una sola vez y diseñados para funcionar varios años midiendo la glucosa directamente en sangre. El objetivo común es disminuir la carga física y logística de la tecnología, manteniendo o mejorando la precisión y la fiabilidad.
LA COMBINACIÓN DE SENSORES AVANZADOS, ALGORITMOS INTELIGENTES Y SEGUIMIENTO REMOTO PUEDE ACERCAR LA ATENCIÓN ESPECIALIZADA A PERSONAS QUE ANTES ESTABAN LEJOS DE ELLA
5. Retos: un futuro prometedor que debe ser de equidad
Distintos organismos internacionales han subrayado que la inteligencia artificial y las tecnologías avanzadas ofrecen una oportunidad enorme para mejorar la atención a la diabetes, pero también plantean riesgos si no se implementan de forma responsable (4). Los retos principales se centran en garantizar el acceso equitativo a la tecnología, proporcionar formación continuada a profesionales y personas con diabetes, asegurar la transparencia y ausencia de sesgos en los algoritmos y avanzar hacia modelos de atención sostenibles desde el punto de vista económico y medioambiental (1,4).

Conclusiones
- La tecnología en diabetes avanza hacia sistemas más automatizados e integrados.
- Los nuevos sensores permitirán una monitorización metabólica más continua y precisa.
- La IA ayuda a anticipar problemas y a apoyar decisiones clínicas y de autocuidado.
- La innovación solo será útil si va acompañada de formación y buena organización asistencial.
- El reto clave es que todo esto se implemente con equidad, seguridad y sostenibilidad.
Bibliografía
- Sheng B, Pushpanathan K, Guan Z, et al. Artificial intelligence for diabetes care: current and future prospects. Lancet Diabetes Endocrinol. 2024;12(8):569-595.
- Parab R, Feeley JM, Valero M, et al. Artificial intelligence in diabetes care: applications, challenges, and opportunities ahead. Endocr Pract. 2025;S1530-891X(25)00966-8.
- Fraser RA, Walker RJ, Campbell JA, et al. Integration of artificial intelligence and wearable technology in the management of diabetes and prediabetes. NPJ Digit Med. 2025;8:687.
- International Diabetes Federation. Artificial intelligence and diabetes: time for action and caution. Lancet Diabetes Endocrinol. 2025;13(7):552-553.
- Diabetotech. Diabetes Technology Updates Winter 2025 (Internet). 2025 (citado 2025 Nov 30). Disponible en: https://www.diabetotech.com/blog/diabetes-technology-updates-winter-2025