La lipohipertrofia (LH) es una complicación muy frecuente en personas con diabetes (PcD) tratadas con insulina, asociada a peor control glucémico y mayor variabilidad de las glucemias. La prevalencia comunicada oscila en función del método diagnóstico y de la experiencia del profesional que realiza la exploración. La ecografía cutáneo-subcutánea de alta frecuencia se ha consolidado como una herramienta más sensible que la palpación para detectar lesiones y valorar su evolución, y puede apoyar decisiones educativas y terapéuticas en la práctica clínica habitual. Este artículo de actualización revisa de forma práctica qué es la LH, por qué la ecografía añade valor, cómo realizar una exploración básica y qué patrones ecográficos son más característicos, destacando las implicaciones para profesionales y PcD.
La LH es una alteración localizada del tejido adiposo subcutáneo en las zonas de inyección de insulina, consecuencia de la administración repetida en áreas poco rotadas (1). Se manifiesta clínicamente como engrosamientos o “bultos” en la piel, de consistencia variable, que pueden pasar desapercibidos si no se exploran de forma sistemática (1).
Los estudios disponibles muestran una prevalencia muy variable de LH, entre el 17% y el 80,8%, en personas con diabetes tratadas con insulina, tanto con múltiples dosis como con infusores subcutáneos continuos (2-4). Esta amplia horquilla se explica por diferencias en la metodología, en el método diagnóstico empleado (palpación frente a ecografía) y en el entrenamiento de los profesionales que realizan la exploración (5).
Más allá de su frecuencia, la LH tiene un impacto directo sobre la absorción de la insulina: favorece una absorción errática, mayor variabilidad glucémica y un control metabólico más difícil, con riesgo de hipoglucemias impredecibles (6). A pesar de ello, continúa infradiagnosticada en la práctica clínica, especialmente cuando la valoración de las zonas de inyección se limita a una inspección superficial y a una palpación no sistemática (6).
En este contexto, la ecografía cutáneo-subcutánea de alta frecuencia se ha incorporado en los últimos años como una herramienta valiosa para detectar LH, caracterizar sus patrones y monitorizar su evolución, complementando a la exploración física (6,8).
¿Por qué la ecografía añade valor?
La palpación es, la herramienta de primera línea para la detección de LH, porque es rápida, accesible y no requiere equipamiento específico (6). Sin embargo, diferentes trabajos han puesto de manifiesto que su sensibilidad es limitada y que una proporción importante de lesiones pasa inadvertida, sobre todo en fases iniciales o cuando el profesional no tiene experiencia en la exploración de estas lesiones (5).
El uso de ecografía de alta frecuencia permite visualizar directamente la estructura de la piel, del tejido celular subcutáneo y del plano muscular superficial, identificando cambios en el grosor y en la ecogenicidad del tejido (6). En un estudio reciente, la aplicación sistemática de ecografía en PcD 1 tratadas con insulina mostró una prevalencia de LH del 80,8%, claramente superior a las tasas detectadas únicamente mediante exploración clínica (5).
Además de su mayor sensibilidad, la ecografía aporta otras ventajas:
- Permite documentar de manera objetiva la presencia y extensión de las lesiones.
- Facilita la comparación entre zonas aparentemente sanas y zonas afectadas.
- Posibilita el seguimiento de la evolución tras la modificación de la técnica de inyección y la rotación de las áreas de punción.
Todo ello convierte a la ecografía en una herramienta muy útil en situaciones clínicas complejas: pacientes con mal control glucémico pese a buena adherencia, personas que utilizan bombas de insulina con cánulas repetidamente en áreas limitadas o casos en los que la palpación es dudosa (6).
EN UN ESTUDIO RECIENTE, LA APLICACIÓN SISTEMÁTICA DE ECOGRAFÍA EN PCD 1 TRATADAS CON INSULINA MOSTRÓ UNA PREVALENCIA DE LH DEL 80,8%
Aspectos anatómicos y ecográficos básicos
En la ecografía cutánea de alta frecuencia, la piel se visualiza como una banda superficial hiperecogénica fina (epidermis y dermis), apoyada sobre el tejido celular subcutáneo (8). Este último aparece como una zona relativamente hipoecogénica, con tabiques fibrosos hiperecogénicos que delimitan lóbulos grasos, por encima de la fascia muscular y del músculo subyacente (8).
Desde el punto de vista de la inyección de insulina, la distancia entre la superficie cutánea y el tejido muscular es reducida en la mayoría de las localizaciones habituales (abdomen, muslos, brazos), y el grosor de cada capa varía con la zona anatómica, la edad, el sexo y el estado nutricional (1). Este hecho justifica el uso preferente de agujas cortas para asegurar que la insulina se deposita en el tejido subcutáneo y no en el músculo, donde su absorción sería más rápida e impredecible, con mayor riesgo de hipoglucemias (1).
El conocimiento de esta anatomía ecográfica básica ayuda a interpretar mejor los cambios inducidos por la inyección repetida de insulina: engrosamiento del tejido subcutáneo, modificación de la ecogenicidad y alteración de la arquitectura normal del panículo adiposo (6,8).
Cómo realizar una ecografía de las zonas de inyección
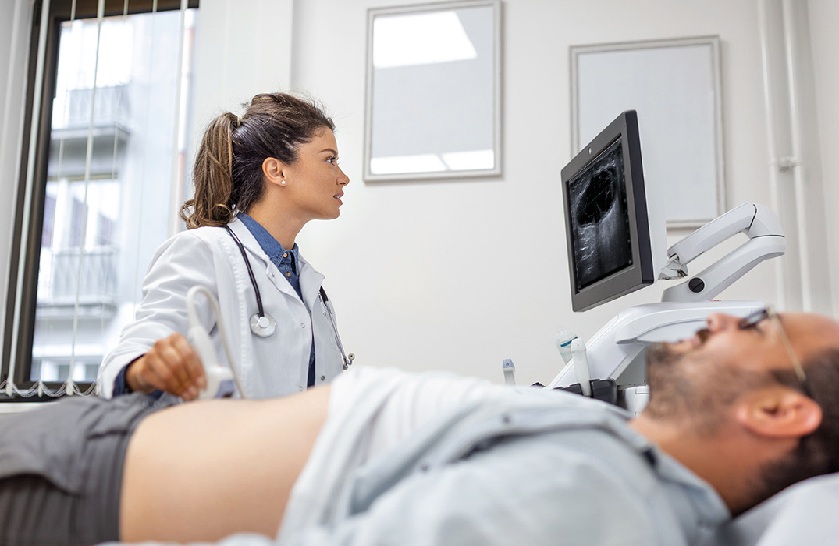
Para la valoración de LH asociada a insulina, se recomienda utilizar un transductor lineal de alta frecuencia, adecuado para la exploración de estructuras superficiales (6). Imagen 1.

El paciente debe situarse en una posición cómoda que permita exponer las zonas de inyección habituales (abdomen, muslos, brazos, glúteos) y se debe aplicar una cantidad suficiente de gel para asegurar un buen contacto entre el transductor y la piel (6).
Algunos principios prácticos son:
- Ajustar la profundidad del campo de visión para incluir la piel, el tejido subcutáneo y la fascia muscular, evitando profundidades excesivas que dificulten la visualización de estructuras superficiales.
- Iniciar el barrido en áreas que se consideran clínicamente sanas, para familiarizarse con el patrón ecográfico normal de esa persona.
- Comparar de forma sistemática zonas sanas y zonas sospechosas, siempre correlacionando la palpación con la imagen ecográfica.
La combinación de exploración física y ecografía permite al profesional adquirir progresivamente experiencia en la identificación de patrones anómalos y mejorar su capacidad de detección de LH en la práctica diaria (6).
LA COMBINACIÓN DE EXPLORACIÓN FÍSICA Y ECOGRAFÍA PERMITE AL PROFESIONAL ADQUIRIR PROGRESIVAMENTE EXPERIENCIA EN LA IDENTIFICACIÓN DE PATRONES ANÓMALOS Y MEJORAR SU CAPACIDAD DE DETECCIÓN DE LH EN LA PRÁCTICA DIARIA
Características ecográficas de la LH
En las áreas con evidencia clínica de LH dependiente de la administración de insulina, la ecografía muestra alteraciones características del tejido subcutáneo (7,8). Se han descrito fundamentalmente tres tipos de patrones:
- Patrón fibrótico hiperecogénico: áreas del tejido subcutáneo con señal más brillante de lo habitual, que recuerdan a tejido fibrótico, a menudo con aumento de los tabiques fibrosos y pérdida de la arquitectura lobulillar normal (7,8).
- Patrón hipoecogénico edematoso: zonas más oscuras, con aspecto de edema intersticial, que pueden asociarse a aumento del grosor del panículo adiposo y a cierta pérdida de definición de los lóbulos grasos (6).
- Patrón mixto: combinación de áreas hipo e hiperecogénicas, con engrosamiento irregular del tejido subcutáneo y heterogeneidad marcada respecto al tejido adyacente sano (7).
Las figuras que acompañan este artículo muestran ejemplos de tejido normal (Imagen 2) y la firma ecográfica de una LH donde se reúnen los tres patrones previamente descritos (Imagen 3). (Imágenes cedidas por Amaya Baro ML).


La descripción y documentación seriada de estos patrones ayuda a estandarizar la clasificación ecográfica de la LH y puede facilitar, en el futuro, el desarrollo de criterios diagnósticos más uniformes (8).
Implicaciones clínicas y educativas
La detección de LH mediante palpación y ecografía tiene consecuencias directas en el manejo de la diabetes. Cuando se identifican zonas afectadas, las recomendaciones principales incluyen:
- Evitar seguir inyectando insulina en las áreas con LH, al menos durante un periodo prolongado (6).
- Reforzar la rotación sistemática de los sitios de inyección, explicando y, si es posible, mostrando al paciente las imágenes ecográficas de sus propias lesiones (1).
- Revisar la técnica de inyección (ángulo, longitud de la aguja, pliegue cutáneo) y adaptarla a la anatomía individual (1).
- Valorar la necesidad de reajustar dosis de insulina cuando se dejan de utilizar zonas lipohipertróficas, ya que la absorción puede cambiar (6).
La ecografía también puede utilizarse como herramienta educativa, permitiendo que la PcD visualice el efecto de la inyección repetida en zonas no rotadas y comprenda mejor la importancia de la técnica correcta. Este enfoque visual puede reforzar el mensaje educativo y favorecer cambios de comportamiento más sostenidos (1).
Conclusiones
La LH inducida por insulina es una complicación muy frecuente, con un impacto clínico relevante sobre la absorción de la insulina y el control glucémico, que sigue infradiagnosticada en muchos entornos asistenciales (2-5). La ecografía cutáneo-subcutánea de alta frecuencia, utilizada como complemento de la exploración física, permite detectar lesiones subclínicas, caracterizar sus patrones y monitorizar su evolución en respuesta a las intervenciones educativas y terapéuticas (6-8).
Integrar la ecografía en la valoración de PcD, junto con una educación estructurada en técnica de inyección y rotación de zonas, puede contribuir a mejorar el control metabólico y a reducir el riesgo de complicaciones relacionadas con la LH. Son necesarios más estudios que ayuden a consensuar criterios ecográficos diagnósticos y a definir qué perfiles de pacientes se benefician más de esta herramienta en la práctica rutinaria.
BIBLIOGRAFIA
- Rosa Camacho E, Amaya Baro M, Gómez Peréa AM. Importancia de la técnica de auto inyección de insulina. Diabetes. 2025 Jun;93:2-7.
- Deng N, Zhang X, Zhao F, Wang Y, He H. Prevalence of lipohypertrophy insulintreated diabetes patients: A systematic review and meta‐analysis. J Diabetes Investig. 2017;9:536–543. doi: 10.1111/jdi.12742.
- Tian T, Aaron RE, Huang J, Yeung AM, Bode BW, Garg SK, et al. Lipohypertrophy and Insulin: An Update From the Diabetes Technology Society. J Diabetes Sci Technol.2023;17(4):1048-1061.
- Elrefaey NM, Mohamed MG, Mahran DG, Fouad SM. Ameliorating Insulin Injection Site Rotation and its Impact on Lipohypertrophy Incidence and Glycemic Control in Patients with Diabetes. New Emirates Med J. 2024;5(1):e021120219729
- Sun ZH, Yu CH, Wang X. Exploring the Diagnostic Value of High-Frequency Ultrasound Technology for Subcutaneous Lipohypertrophy in Diabetes Patients Receiving Insulin Injections. Diabetes Metab Syndr Obes. 2024;17:1247-1255.
- Lin Y, Lin L, Wang W, Hong J, Zeng H. Insulin-related lipohypertrophy: ultrasound characteristics, risk factors, and impact of glucose fluctuations. Endocrine. 2022 Mar;75(3):768-775. doi: 10.1007/s12020-021-02904-w. Epub 2021 Oct 14. PMID: 34648113.
- Gentile S et al. Insulin Skin lypohipertrophy in type 2 diabetes: A multicenter regional survey in southern Italy. Diabetes Ther. 2020Sep; 11(9): 2002-2017.
- Bertuzzi F, Meneghini E, Bruschi E, Luzi L, Nichelatti M, Epis O. Ultrasound characterization of insulin induced lipohypertrophy in type 1 diabetes mellitus. J Endocrinol invertir. 2017;40(10):1107–1113. doi: 10.1007/s40618-017-0675-1.