Las lipodistrofias son un conjunto de enfermedades raras y heterogéneas que se caracterizan por la pérdida de tejido adiposo. Pueden ser generalizadas, si la pérdida de grasa afecta a todo el cuerpo, o parciales, si la pérdida de grasa afecta solamente a ciertas partes del cuerpo, pudiendo acumularse en otras. Otras formas distintas de lipodistrofia, y quizás las más conocidas, incluyen a las lipodistrofias localizadas, las cuales se caracterizan por la pérdida de tejido adiposo en un área muy pequeña del cuerpo y que comúnmente se asocian al uso de fármacos como la insulina, aunque no serán tratadas en este artículo. Además, las lipodistrofias también pueden ser de origen genético o adquiridas (1). En España, la Unidade de Enfermedades Tiroideas e Metabólicas (UETeM), asociada a la Universidad de Santiago de Compostela, es el centro de referencia para el diagnóstico y tratamiento de pacientes con estas enfermedades. Nuestro grupo de trabajo ha definido una prevalencia estimada en España de 2,78 casos de pacientes con lipodistrofia por millón de habitantes (0,51 casos por millón para las lipodistrofias generalizadas y 2,28 casos por millón para las parciales) (2).
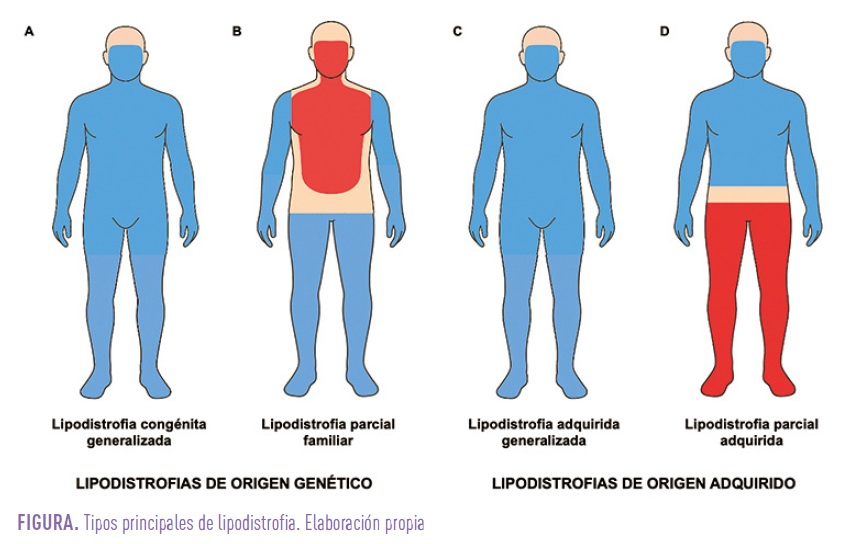
Aunque la clasificación completa es mucho más compleja, se pueden establecer cuatro subtipos de lipodistrofias principales: la lipodistrofia congénita generalizada o síndrome de Berardinelli-Seip (A), la parcial familiar (B), la adquirida generalizada o síndrome de Lawrence (C), y la parcial adquirida o síndrome de Barraquer-Simons (D). En la figura, el color azul representa las regiones corporales en las que se produce la pérdida de tejido adiposo y el color rojo las regiones en las que tiene lugar el acúmulo de grasa.
Para comprender qué sucede en las lipodistrofias, podemos hacer referencia a la alteración del tejido adiposo más conocida, la obesidad. En la obesidad, el exceso de nutrientes se almacena inicialmente en el tejido adiposo. Sin embargo, cuando la capacidad de los adipocitos (las células especializadas en almacenar la grasa) para seguir acumulando grasa se satura, estos nutrientes comienzan a depositarse en órganos donde no deberían acumularse (acumulación ectópica), como el hígado o el músculo. En las lipodistrofias, ocurre una situación similar de acumulación ectópica de grasa, pero, en este caso, se debe a la ausencia o disfunción de los adipocitos. Es decir, al no haber suficiente tejido adiposo funcional, el organismo no tiene un lugar adecuado donde almacenar los nutrientes, lo que origina que terminen depositándose en otros órganos. Además, en el caso de la lipodistrofia generalizada adquirida, se cree que existe un componente autoinmune, en el que el propio sistema de defensas del organismo (sistema inmune) ataca y destruye el tejido adiposo de manera crónica. Las adaptaciones que se producen como consecuencia de la pérdida de tejido adiposo, la consiguiente incapacidad para almacenar el exceso de nutrientes, el depósito de los mismos en lugares donde no deberían y la producción anómala de adipocitoquinas (moléculas fabricadas por la grasa que ayudan a regular el metabolismo), deteriora la señalización de la insulina que produce el organismo, originando resistencia a la misma y dando lugar a diversas manifestaciones metabólicas, entre las que destaca la diabetes. A su vez, estas alteraciones suelen acompañarse de otras complicaciones, como el aumento de los niveles de triglicéridos, hígado graso o alteraciones en la reproducción, entre otras. Todo ello, puede derivar en daño de órganos vitales, enfermedad cardiovascular y un aumento de la mortalidad en estos pacientes (3).
AL NO HABER SUFICIENTE TEJIDO ADIPOSO FUNCIONAL, EL ORGANISMO NO TIENE UN LUGAR ADECUADO DONDE ALMACENAR LOS NUTRIENTES, LO QUE ORIGINA QUE TERMINEN DEPOSITÁNDOSE EN OTROS ÓRGANOS
Teniendo en cuenta estos mecanismos distintivos, la diabetes asociada a la lipodistrofia se incluye en las últimas clasificaciones de la American Diabetes Association (ADA) como otro tipo específico de diabetes atribuible a síndromes o enfermedades subyacentes (en este caso, la lipodistrofia). Por los motivos previamente mencionados, también se ha descrito la presencia de diabetes mellitus tipo 1 en algunos pacientes, fundamentalmente en aquellos con lipodistrofia generalizada adquirida, donde coexiste una escasez de insulina en el organismo por destrucción autoinmune de las células beta pancreáticas. Esto puede dar lugar, por lo tanto, a un fenotipo mixto, con características de diabetes mellitus tipo 1 y resistencia a la insulina grave, que suele traducirse en requerimientos muy altos de insulina (4). En general, según un estudio recientemente realizado por nuestro grupo, la prevalencia de diabetes en los pacientes con cualquier subtipo de lipodistrofia es del 43,5%, con un tiempo medio hasta su diagnóstico de en torno a 30 años (12 años en pacientes con lipodistrofia generalizada y 35 años en pacientes con lipodistrofia parcial) (2).
En 2016, las Guías de Práctica Clínica Multisociedad para el diagnóstico y manejo de los síndromes lipodistróficos han resumido los criterios y la frecuencia de cribado de las principales comorbilidades asociadas para estas enfermedades. Así pues, todos los pacientes con lipodistrofia deben someterse a una evaluación metabólica completa para detectar diabetes, elevación de triglicéridos y enfermedad hepática grasa no alcohólica (hígado graso), así como disfunción cardiovascular y reproductiva. El cribado de diabetes debe realizarse anualmente siguiendo las recomendaciones de la ADA (glucosa plasmática en ayunas, prueba de tolerancia oral a la glucosa o hemoglobina glicosilada). La determinación de autoanticuerpos puede ayudar a aclarar el diagnóstico de diabetes mellitus tipo 1 fundamentalmente en pacientes con lipodistrofia generalizada adquirida (5).
A DÍA DE HOY, NO EXISTE UNA CURA PARA LAS LIPODISTROFIAS. SIN EMBARGO, LA MORBILIDAD Y LA MORTALIDAD ASOCIADAS A ESTAS ENFERMEDADES MEJORAN CON UNA INTERVENCIÓN PRECOZ Y, POR LO TANTO, SU TRATAMIENTO DEBE ESTAR FUNDAMENTALMENTE ORIENTADO AL CONTROL DE LAS COMORBILIDADES METABÓLICAS ASOCIADAS, COMO LA DIABETES
A día de hoy, no existe una cura para las lipodistrofias. Sin embargo, la morbilidad y la mortalidad asociadas a estas enfermedades mejoran con una intervención precoz y, por lo tanto, su tratamiento debe estar fundamentalmente orientado al control de las comorbilidades metabólicas asociadas, como la diabetes. En este sentido, la dieta, junto con el ejercicio físico, es parte integral del plan del tratamiento. Teniendo en cuenta la apariencia física de las personas con lipodistrofia (especialmente en las formas generalizadas), pueden ser erróneamente diagnosticadas de desnutrición. A pesar del bajo peso en muchos casos, no es adecuado aumentar la ingesta de alimentos ni la administración de suplementos nutricionales, ya que la pérdida de grasa generalmente no se recupera y, en cambio, puede provocar un empeoramiento de la diabetes (3,5).
En cuanto a los fármacos que disminuyen los niveles de glucosa, al igual que en la población general con diabetes, el primer fármaco que se suele utilizar es la metformina, ya que ayuda a que el organismo responda mejor a la insulina que produce y es considerado seguro. En algunos casos de lipodistrofia parcial, se pueden emplear otros medicamentos como las tiazolidinedionas, que favorecen que la poca grasa subcutánea que queda funcione mejor, aunque su uso requiere mucha precaución por los posibles efectos adversos, fundamentalmente en pacientes con ciertos problemas cardíacos (miocardiopatía). Otros fármacos más recientes, como los agonistas del receptor de GLP-1 (arGLP-1) y los inhibidores del cotransportador sodio-glucosa tipo 2 (iSGLT2), pueden mejorar la resistencia a la insulina, reducir la grasa acumulada en órganos donde no debería estar (como el hígado) y, en consecuencia, mejorar el hígado graso. Sin embargo, la experiencia con ellos en la lipodistrofia aún es escasa y, en algunos pacientes con alto riesgo de pancreatitis o triglicéridos muy elevados, el uso de los arGLP-1 debe ser muy cuidadoso. En cuanto a la tirzepatida, la experiencia en pacientes con lipodistrofia es más limitada todavía, aunque se ha reportado recientemente que puede mejorar la respuesta a la insulina que produce el organismo, disminuir los niveles de triglicéridos y la acumulación ectópica de grasa. El tratamiento con insulina es frecuentemente necesario, especialmente en aquellos casos graves de lipodistrofia generalizada o cuando no se consiguen niveles de glucosa adecuados con los fármacos previamente descritos. Además, si la pérdida de grasa es generalizada, puede ser necesario administrar la insulina por vía intramuscular, ya que la falta de grasa subcutánea dificulta la absorción normal de ciertas insulinas (3,5).
En aquellos casos donde las manifestaciones metabólicas (diabetes, hipertrigliceridemia) no se controlan adecuadamente a pesar del tratamiento convencional, la terapia con leptina recombinante humana (metreleptina) está indicada, particularmente en lipodistrofias generalizadas, pero también en ciertos casos de formas parciales. La metreleptina ayuda a regular el apetito, a mejorar la respuesta a la insulina y por lo tanto los niveles de glucosa, a disminuir los niveles de triglicéridos y a normalizar ciertos parámetros del hígado, permitiendo en muchos casos reducir la necesidad de altas dosis de insulina u otros fármacos. No obstante, su coste extremadamente alto y la disponibilidad restringida siguen siendo barreras para su uso generalizado (3,5,6).
A pesar de los avances en el conocimiento y tratamiento de las lipodistrofias, persisten importantes lagunas en la evidencia científica sobre el manejo óptimo de la diabetes en estos pacientes. La mayoría de las recomendaciones actuales se basan en estudios observacionales, series de casos y extrapolación de datos de población general, dada la escasa disponibilidad de ensayos clínicos específicamente diseñados para esta población. Asimismo, el acceso a terapias específicas como la metreleptina sigue siendo limitado en muchos entornos. El incremento del conocimiento de estas enfermedades por los profesionales sanitarios y la población general, así como el desarrollo de estrategias terapéuticas personalizadas, debe considerarse una prioridad.
Conclusiones:
- Las lipodistrofias son un conjunto de enfermedades raras y heterogéneas que se caracterizan por la pérdida de tejido adiposo.
- La pérdida de tejido adiposo y su acúmulo en órganos en los que no debería, da lugar a diversas manifestaciones metabólicas, entre las que se encuentra la diabetes.
- Según las últimas consideraciones de la ADA, el tipo de diabetes se clasifica dentro de la categoría de “otro tipo específico de diabetes atribuible a síndromes o enfermedades subyacentes”. También se ha descrito la presencia de diabetes mellitus tipo 1 en algunos pacientes, fundamentalmente en aquellos con lipodistrofia generalizada adquirida.
- Todos los pacientes con lipodistrofia deben realizar el cribado de diabetes de manera anual siguiendo las recomendaciones de la ADA.
- El tratamiento de la diabetes se basa en la dieta y ejercicio físico adecuados, junto al uso de fármacos como la metformina (1ª elección), tiazolidinedionas en ciertos casos de lipodistrofia parcial, valorando el uso de iSGLT2, arGLP-1 y tirzepatida (evidencia limitada). La terapia con insulina suele ser necesaria y, en aquellos casos en los que no existe un buen control a pesar del manejo previo, puede requerirse metreleptina.
Bibliografía:
- Asociación Internacional de Familiares y Afectados de Lipodistrofias (AELIP). Material formativo en lipodistrofias [Internet]. AELIP; [citado 2025 jul 27]. Disponible en: https://aelip.es/material-formativo-en-lipodistrofias/
- Fernández-Pombo A, Sánchez-Iglesias S, Castro-Pais AI, Ginzo-Villamayor MJ, Cobelo-Gómez S, Prado-Moraña T, Díaz-López EJ, Casanueva FF, Loidi L, Araújo-Vilar D. Natural history and comorbidities of generalised and partial lipodystrophy syndromes in Spain. Front Endocrinol (Lausanne). 2023 Nov 16;14:1250203. doi: 10.3389/fendo.2023.1250203.
- Fernández Pombo A. Natural course and comorbidities of lipodystrophy syndromes in Spain [tesis doctoral]. Santiago de Compostela: Universidade de Santiago de Compostela; 2022.
- Fernandez-Pombo A, Prado-Moraña T, Diaz-Lopez EJ, Sanchez-Iglesias S, Castro AI, Cobelo-Gomez S, Araujo-Vilar D. Clinical Characterisation and Comorbidities of Acquired Generalised Lipodystrophy: A 14-Year Follow-Up Study. J Clin Med. 2023 Nov 27;12(23):7344. doi: 10.3390/jcm12237344.
- Brown RJ, Araujo-Vilar D, Cheung PT, Dunger D, Garg A, Jack M, Mungai L, Oral EA, Patni N, Rother KI, von Schnurbein J, Sorkina E, Stanley T, Vigouroux C, Wabitsch M, Williams R, Yorifuji T. The Diagnosis and Management of Lipodystrophy Syndromes: A Multi-Society Practice Guideline. J Clin Endocrinol Metab. 2016 Dec;101(12):4500-4511. doi: 10.1210/jc.2016-2466.
- Araújo-Vilar D, Santini F. Diagnosis and treatment of lipodystrophy: a step-by-step approach. J Endocrinol Invest. 2019 Jan;42(1):61-73. doi: 10.1007/s40618-018-0887-z.







