El sueño puede definirse como un estado fisiológico reversible caracterizado por una disminución del nivel de consciencia, acompañado de un enlentecimiento de la actividad sensorial y motora frente a estímulos externos. Lejos de ser un estado pasivo, el cerebro durante el sueño mantiene una actividad intensa, organizada y dinámica, en la que distintos grupos neuronales continúan funcionando con patrones y objetivos distintos a los de la vigilia (1).
Tradicionalmente, el sueño se ha asociado a funciones de reparación, recuperación y preparación del organismo para el día siguiente. Sin embargo, la evidencia actual demuestra que, debido a su papel integrador en la homeostasis fisiológica, el sueño es un determinante clave de la salud global. Participa activamente en la regulación metabólica, cardiovascular, inmunológica, cognitiva y emocional, así como en el control de la temperatura corporal y la salud mental, entre otras funciones (1).
En este artículo se revisan los aspectos más relevantes de la higiene del sueño y su relación con la diabetes mellitus, poniendo el foco en los mecanismos fisiológicos implicados y en la evidencia clínica disponible
No se aborda en la presente revisión la relación entre el síndrome de apnea obstructiva del sueño (SAOS) y la diabetes mellitus, ya que, por su elevada prevalencia, complejidad fisiopatológica y abordaje terapéutico específico, se considera merecedora de un artículo monográfico independiente.
Fases del sueño
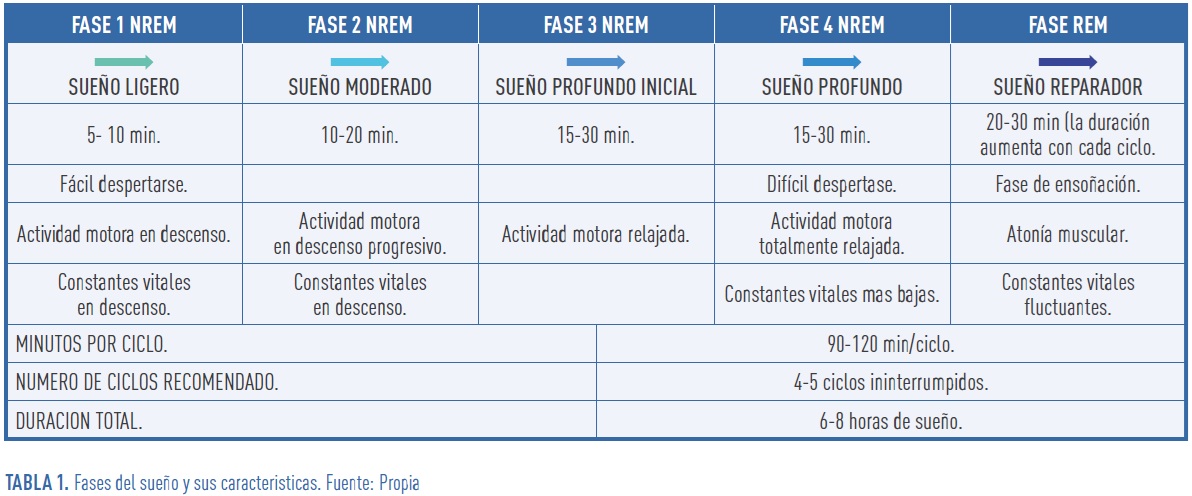
Para cumplir sus funciones, el sueño humano se organiza en ciclos estructurados que progresan de forma gradual desde la vigilia hacia estados de mayor profundidad. Estos ciclos incluyen fases de sueño sin movimientos oculares rápidos (NREM), seguidas del sueño de movimientos oculares rápidos (REM), considerado clave para la restauración neurocognitiva.
Cada ciclo de sueño está compuesto por cuatro fases NREM (que representan aproximadamente el 75 % del ciclo) y una fase REM (alrededor del 25 %). La duración media de cada ciclo es de 90 a 100 minutos, y para un sueño adecuado se recomiendan 4 a 5 ciclos completos e ininterrumpidos, lo que equivale a unas 6–8 horas de sueño nocturno (2) (ver Tabla 1).
Tanto la corta duración del sueño (menos de 6 horas), como dormir por periodos prolongados (más de 8 horas de sueño) se ha establecido como un factor de riesgo para desarrollar síndrome metabólico asociado a la obesidad y diabetes mellitus (3)
Cronotipos de sueño
Cada persona tiene patrones individuales de sueño, especialmente a la hora de acostarse y despertar. Una forma de clasificarlos es dividirlos en dos grupos definidos como: matutinos (alondras) y vespertinos (búhos), cuyas características se pueden ver en la tabla 2.

Se ha establecido que los que encajan con el cronotipo vespertino, tienen más tendencia al sedentarismo, peor control glucémico, tendencia a tener actividades pocos saludables e ingesta de alimentos de gran contenido calórico, sobre todo de azúcares de acción rápida, con el consiguiente riesgo de padecer más obesidad, diabetes mellitus y enfermedades cardiovasculares (4)
Ritmo circadiano del sueño
El ser humano regula su actividad de sueño, de tal forma que de manera cíclica y todos los días, pueda estar aproximadamente 16 horas despierto y 8 horas dormido (ritmo circadiano).
Este mecanismo de regulación es muy complejo, donde intervienen reguladores tanto a nivel periféricos, como a nivel del sistema nervioso central, respondiendo al estímulo de la luz solar, receptores a nivel retiniano de este y haces que van al núcleo supraquiasmático del hipotálamo, glándula pineal y secreción de melatonina entre otras. Actuando a manera de marcapasos internos para nuestra actividad sueño/vigilia.
De forma genérica los reguladores que favorecen a la vigilia se denominan del ciclo circadiano del despertar y los que favorecen al sueño se los denomina de la homeostasis del sueño.
A lo largo del día, nuestro cuerpo va acumulando “necesidad de dormir”. Por la mañana esta necesidad es baja y, poco a poco, va aumentando conforme pasan las horas. Al mismo tiempo, nuestro reloj interno nos mantiene despiertos para poder realizar nuestras actividades diarias.
Cuando se acerca la noche, el cuerpo empieza a reducir las señales que nos mantienen despiertos y aumenta la sensación de sueño. En ese momento comienza a liberarse una hormona llamada melatonina, que nos ayuda a relajarnos y a dormir.
La melatonina se mantiene elevada durante la noche, lo que permite que el sueño sea continuo y reparador. Por la mañana, esta hormona disminuye y el cuerpo activa de nuevo las señales del despertar, ayudándonos a levantarnos y empezar el día con más energía.
Dormir a horarios regulares y respetar el ritmo natural del cuerpo ayuda a dormir mejor y a cuidar la salud (5).
Cualquier disruptor que altere este equilibrio vigilia/sueño en forma crónica (por ejemplo, trabajadores por turnos, actividad nocturna, poca exposición solar durante el día, exposición a luz artificial nocturna, jet lag, etc.) hace que las funciones de regulación cardiometabólicas durante las horas de sueño se alteren y predispongan más fácilmente a una persona a padecer enfermedades como la diabetes mellitus, obesidad, HTA, y/o enfermedades cardiovasculares entre otras (6).

Calidad del sueño
Se define como buena calidad de sueño aquel que tenga:
- Adecuada latencia de sueño (tiempo en conseguir el sueño).
- Duración adecuada.
- Ausencia de sueño fragmentado.
- Adecuada profundidad del sueño.
- Tener la sensación de haber tenido un sueño reparador.
Para medir la calidad del sueño se puede usar el índice de calidad del sueño de Pittsburgh (PSQI, por sus siglas en inglés). Es un cuestionario validado compuesto por 24 ítems; 19 de ellos son contestados por el propio paciente y los 5 restantes, si duerme acompañado, serán respondidos por la persona con la que comparte habitación. Estas 5 preguntas no puntúan en el cuestionario, simplemente aportan una mayor objetividad. Para evaluar el test, este se clasifica en 7 bloques (7):
- Calidad subjetiva del sueño.
- Latencia del sueño.
- Duración del sueño.
- Eficacia del sueño.
- Perturbaciones durante el sueño.
- Uso de medicación para dormir.
- Disfunción diurna.
Una baja puntuación indica mejor calidad de sueño (menor a 5 buena calidad de sueño y mayor a 5 mala calidad de sueño).
Recomendaciones sobre la higiene de sueño y diabetes mellitus
Los trastornos del sueño son comunes en la diabetes tipo 2 y causan alteraciones en la cantidad, calidad y horario del sueño, además de estar asociados con un mayor riesgo de obesidad y alteraciones en el funcionamiento diurno y el metabolismo de la glucosa (8,9) por eso la Asociación Americana para la Diabetes (American Diabetes Association, ADA) ofrece unas recomendaciones.
Dentro de las medidas generales de buena higiene de sueño que se deben recomendar.
- No ver televisión ni móvil 2 horas antes de acostarse (desconexión digital).
- Realizar ejercicio físico de manera regular, pero no las 3 horas previas antes de ir a dormir.
- Evitar tomar café, té u otros estimulantes del sistema nervioso por la tarde-noche.
- No fumar. Mucho menos una hora antes de ir a dormir.
- No tomar alcohol.
- No realizar comidas copiosas antes de acostarse.
- Ir a dormir con ropa cómoda, en un ambiente confortable, temperatura adecuada, poca exposición a luz artificial previa y empezar a dormir en oscuridad.
Conclusiones (9,10)
- Duración del sueño. Dormir menos de 6 horas o más de 8 horas está relacionado con un peor control metabólico en la diabetes mellitus.
- Calidad del sueño. Un sueño fraccionado, con microdespertares y/o poca profundidad del sueño predispone a un peor control glucémico y al desarrollo de otras comorbilidades.
- El cronotipo matutino está asociado a tener un mejor control glucémico comparado con el cronotipo vespertino.
Bibliografia
- Revista médica Clínica Las Condes Vol. 32. Núm. 5. Trastornos del sueño, Sept-Oct 2021: 527-534.
- Zielinski MR, McKenna JT, McCarley RW. Funciones y mecanismos del sueño[J]. AIMS Neurociencia, 2016, 3(1):67-104.
- J.-P. Chaput et al. Short sleep duration as a risk factor for the development of the metabolic syndrome in adults / Preventive Medicine 57 (2013) 872–877
- Henson J et al. CODEC Investigators. Physical behaviors and chronotype in people with type 2 diabetes. BMJ Open Diabetes Res Care. 2020 Jul;8(1): e001375
- Clifford B et al. Hypothalamic regulation of sleep and circadian rhythms. 26 October 2005 Nature Vol. 437 (7063) , 1257-1263
- Kristen L. Knutson, PhD et al. Role of Circadian Health in Cardiometabolic Health and Disease Risk: A Scientific Statement From the American Heart Association. Circulation. 2025;152:e00–e00. DOI: 10.1161/CIR.0000000000001388
- Noelia Sanz Vela, Igotz Aranbari Osoro. Diabetes práctica 2023: 14(04):111-152. doi: 10.52102/diabet/pract.2023.4.art2.
- Melanie J. Davies et al. Facilitating Positive Health Behaviors and Well-being to Improve Health Outcomes: Standards of Care in Diabetes—2026. Diabetes Care 2026;49(Supplement_1):S89–S131.
- Smyth A, et al. Systematic review of clinical practice guidelines to identify recommendations for sleep in type 2 diabetes mellitus management. Diabetes Res Clin Pract 2020;170:108532.
- Zuraikat FM et al. Sleep regularity and cardiometabolic heath: is variability in sleep patterns a risk factor for excess adiposity and glycemic dysregulation? Curr Diab Rep 2020;20:38