La diabetes tipo 2 (DM2) en personas de edad avanzada (mayores de 75 años) plantea importantes desafíos tanto desde el punto de vista médico como en términos de su impacto social. El proceso de envejecimiento, junto con diferentes factores, como la carga genética y el estilo de vida, determinan cómo se desarrolla y progresa esta enfermedad.
Es cada vez más común que las personas de edad avanzada en Europa y España sean diagnosticadas con DM2. La investigación en ensayos clínicos específicamente enfocados en este grupo de edad es limitada, por lo que resulta fundamental mantenerse informado sobre los avances terapéuticos y tecnológicos más recientes para poder tomar decisiones informadas y consensuadas en un marco de decisiones compartidas.
¿Cómo contribuye el envejecimiento al desarrollo de la DM2?
El envejecimiento contribuye al desarrollo de la DM2 a través de diversos mecanismos. Por un lado, se produce una disfunción de las células beta pancreáticas que induce un déficit en la secreción de insulina. Por otro lado, existe un estado de resistencia a la insulina en relación con diversos factores como la pérdida de masa muscular, la acumulación de grasa visceral y la menor actividad física.
El reto de los síndromes geriátricos en el manejo de la DM2
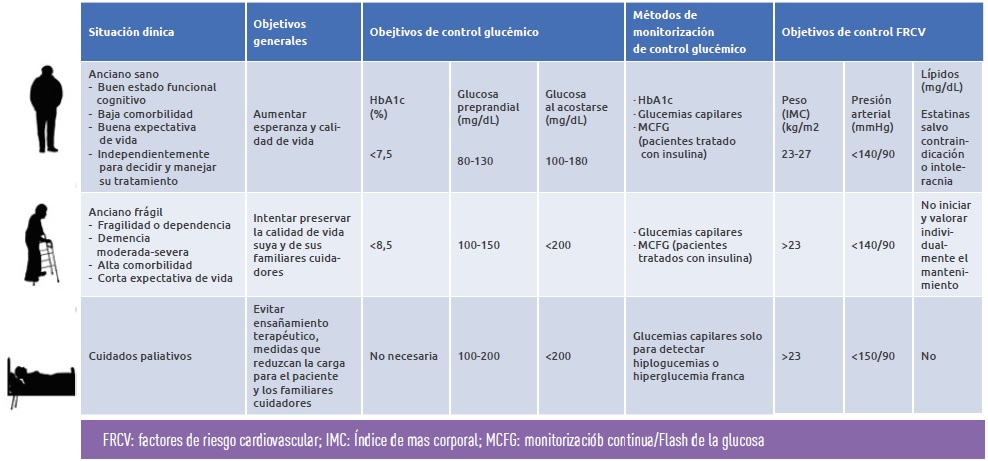
Las personas de edad avanzada con DM2 presentan una gran diversidad en su estado de salud y en sus capacidades cognitiva y funcional. Son frecuentes los síndromes geriátricos (fragilidad, sarcopenia, demencia, depresión, caídas, incontinencia, desnutrición, soledad y aislamiento social) así como la existencia de múltiples enfermedades crónicas concomitantes y de polimedicación. Por ello, es fundamental realizar una valoración integral, que abarque aspectos funcionales, médicos, psicológicos y sociales, para planificar un plan terapéutico personalizado.
La fragilidad se caracteriza por la pérdida de masa corporal, debilidad muscular y agotamiento, lo cual aumenta el riesgo de complicaciones y deterioro funcional. La sarcopenia, por su parte, implica la pérdida de fuerza y masa muscular relacionada con el envejecimiento, lo que aumenta el riesgo de caídas, hipoglucemia, discapacidad, hospitalización y mortalidad. Además, la presencia de múltiples enfermedades crónicas y el uso de varios medicamentos simultáneamente añaden desafíos adicionales al control de la DM2. Estas condiciones, independientemente o combinadas en un mismo paciente, pueden dificultar el manejo óptimo de la enfermedad, por lo que requieren intervenciones multidimensionales por equipos multidisciplinares.
Particularidades del tratamiento de la DM2 en pacientes de edad avanzada
En el tratamiento de la DM2 en personas de edad avanzada, es importante tener en cuenta cuatro premisas generales. En primer lugar, se debe adaptar el tratamiento y los objetivos terapéuticos a cada individuo, considerando sus comorbilidades, funcionalidad cognitiva, expectativa de vida, estado emocional y apoyo social. Además, es fundamental involucrar al paciente y/o cuidador en la toma de decisiones, discutiendo las opciones disponibles. El objetivo principal es preservar la capacidad funcional y mejorar la calidad de vida, teniendo en cuenta los beneficios y riesgos de cada tratamiento. Asimismo, se debe considerar la evolución de la DM2, así como las contraindicaciones, efectos secundarios y posibles interacciones entre los medicamentos antidiabéticos.
Los objetivos de control glucémico varían según la condición del paciente, su capacidad de seguimiento del plan de tratamiento y el riesgo de hipoglucemia. En personas frágiles, se recomienda establecer objetivos menos estrictos para evitar complicaciones, mientras que, en situaciones de cuidados paliativos, se prioriza la calidad de vida y se simplifica el tratamiento. Resulta de especial importancia evitar las hipoglucemias, que se asocian a un mayor riesgo de deterioro cognitivo, de caídas y de fracturas. En la Tabla 1 se resumen los objetivos individualizados de control según la edad y la situación funcional.
Tratamiento no farmacológico
Para el manejo de la DM2 en personas de edad avanzada, es importante adoptar cambios en el estilo de vida como primera medida. Esto implica hacer ajustes en la alimentación, aumentar la actividad física y lograr una pérdida moderada de peso. Estas modificaciones tienen como objetivo mejorar la calidad de vida, preservar la capacidad funcional y controlar los factores de riesgo asociados.
En cuanto a la alimentación, es recomendable reducir el consumo de grasas saturadas, azúcares y sal, y controlar las porciones y calorías según nuestros objetivos de peso. Se recomienda diversificar los patrones alimentarios y considerar opciones como la dieta DASH y mediterránea, que nos brindan opciones saludables y nutritivas. Además, se debe incorporar grasas saludables y evitar las bebidas azucaradas. Las dietas muy hipocalóricas deberían evitarse, dado que la pérdida de peso también reduce la masa magra muscular y esquelética, lo que puede empeorar la sarcopenia y la osteopenia del paciente mayor.
Por otro lado, el ejercicio moderado también juega un papel importante. Incluso en pacientes con limitaciones de movilidad o comorbilidades, se deben recomendar actividades físicas regulares, como caminar, hacer ejercicios de flexibilidad y equilibrio, así como ejercicios de resistencia y carga. El fortalecimiento muscular, además de controlar el nivel de azúcar en la sangre, mejora la funcionalidad y el bienestar emocional.
EL ENVEJECIMIENTO CONTRIBUYE AL DESARROLLO DE LA DM2 A TRAVÉS DE DIVERSOS MECANISMOS. POR UN LADO, SE PRODUCE UNA DISFUNCIÓN DE LAS CÉLULAS BETA PANCREÁTICAS QUE INDUCE UN DÉFICIT EN LA SECRECIÓN DE INSULINA. POR OTRO LADO, EXISTE UN ESTADO DE RESISTENCIA A LA INSULINA EN RELACIÓN CON DIVERSOS FACTORES COMO LA PÉRDIDA DE MASA MUSCULAR, LA ACUMULACIÓN DE GRASA VISCERAL Y LA MENOR ACTIVIDAD FÍSICA
Tratamiento farmacológico
En el tratamiento de la DM2 en pacientes de edad avanzada, es esencial considerar las características específicas de cada medicamento.
La metformina debe utilizarse con precaución en pacientes con insuficiencia renal o hepática. Se debe vigilar la tolerancia digestiva y monitorizar los niveles de vitamina B12.
Las sulfonilureas no suelen recomendarse en esta población por su asociación con hipoglucemias.
Las meglitinidas son secretagogos de vida media corta que presentan un menor riesgo de hipoglucemia que las sulfonilureas, por lo que podrían usarse en pacientes seleccionados con patrones irregulares de alimentación.
Los inhibidores de la alfa-glucosidasa, aunque no producen hipoglucemia, tienen frecuentes efectos secundarios gastrointestinales que limitan su uso.
La pioglitazona tiene un perfil de efectos adversos (insuficiencia cardiaca, fracturas) que limita su uso en sujetos mayores.
Los inhibidores de la DPP-4 (Inhibidores de la dipeptidil peptidasa 4) son fármacos orales, seguros y eficaces en personas de edad avanzada; son bien tolerados, seguros desde el punto de vista cardiovascular, pueden administrarse en cualquier grado de insuficiencia renal y tienen pocas interacciones medicamentosas.
Los arGLP-1 (agonistas del receptor del péptido similar al glucagón 1) y los iSGLT-2 (inhibidores del cotransportador de sodio-glucosa tipo 2) representan avances novedosos en el tratamiento de la DM2 en pacientes de edad avanzada. Los arGLP-1, además de mejorar el control glucémico, reducen ligeramente la presión arterial, inducen pérdida de peso y previenen eventos cardiovasculares mayores. Pueden administrarse por vía subcutánea (diaria o semanal) o por vía oral (dosis diaria). Los efectos adversos gastrointestinales, especialmente nauseas, son comunes durante las primeras semanas de tratamiento. Por su parte, los iSGLT-2 son fármacos orales que brindan beneficios cardiovasculares (especialmente en prevención tratamiento de la insuficiencia cardiaca) y nefroprotectores. Suelen ser bien tolerados, siendo la candidiasis genital el efecto adverso más frecuente; también pueden provocar depleción de volemia (hipotensión, insuficiencia renal) e incontinencia urinaria.
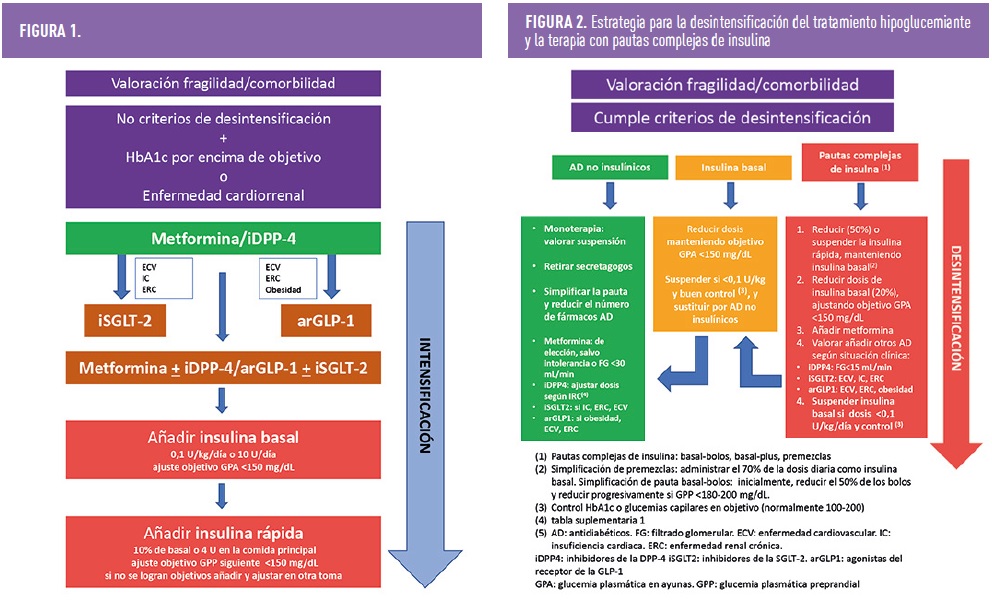
En cuanto al manejo insulínico del paciente de edad avanzada con DM2, se recomienda personalizar la terapia, evitando en lo posible los regímenes insulínicos complejos, por su mayor riesgo de hipoglucemias y la mayor carga de cuidados y controles que requieren. Además, es crucial evaluar la capacidad del paciente para administrar el tratamiento y monitorizar regularmente la glucemia. Los análogos de insulina basal son de elección por su menor riesgo de hipoglucemia. Salvo en casos justificados, las insulinas rápidas (tanto en formulación aislada como en premezclas) deberían evitarse, por asociarse a mayor riesgo de hipoglucemia. La combinación de insulina basal con antidiabéticos orales (excepto sufonilureas y glinidas) o con arGLP-1 son opciones efectivas en este grupo de pacientes.
Actualmente, existe la tendencia a simplificar los regímenes de medicación complejos en pacientes de edad avanzada con DM2, flexibilizando las metas glucémicas y desintensificar los regímenes de tratamiento para disminuir el riesgo de hipoglucemia, los efectos adversos medicamentosos y la carga de cuidados. Se sugiere iniciar el tratamiento con dosis bajas y aumentar gradualmente, prestando atención a situaciones específicas como fragilidad, bajo peso e insuficiencia renal. Además, los nuevos fármacos como los arGLP-1 y los iSGLT-2 han demostrado beneficios cardiovasculares y renales, independientes del control glucémico, siendo opciones preferentes en pacientes con una buena esperanza de vida (Figuras 1 y 2).
Aporte de las nuevas tecnologías y telemedicina
La telemedicina puede ayudar en el manejo de la DM2, pero hay poca evidencia sobre su utilidad en personas de edad avanzada.
Los avances tecnológicos incluyen plumas conectadas, bombas de insulina y sistemas de monitorización continua de glucosa. Estos dispositivos permiten un mejor seguimiento y control del tratamiento. Aunque se necesita más investigación, la monitorización continua de glucosa ha demostrado beneficios en personas de edad avanzada, reduciendo los niveles de hemoglobina glucosilada y reduciendo la variabilidad glucémica y los episodios de hipoglucemia. La integración de esta tecnología con sistemas digitales puede mejorar aún más el manejo de la DM2 en esta población, siendo un área prometedora en constante expansión.
En conclusión, el manejo de la DM2 en personas de edad avanzada requiere un enfoque individualizado mediante evaluaciones regulares del estado físico, funcional y mental, así como de la tolerancia y efectos adversos de la medicación. Debemos calibrar cuidadosamente los beneficios y riesgos de los fármacos antidiabéticos y acordar el plan terapéutico de forma consensuada con el paciente y sus cuidadores.
Referencias
- Bellary S, Kyrou I, Brown JE, Bailey CJ. Type 2 diabetes mellitus in older adults: clinical considerations and management. Nat Rev Endocrinol. 2021;17(9):534-48. doi:10.1038/s41574-021-00512-2
- Gómez-Peralta F, Carrasco-Sánchez FJ, Pérez A, Escalada J, Álvarez-Guisasola F, Miranda-Fernández-Santos C, et al. Resumen ejecutivo sobre el tratamiento de la diabetes mellitus tipo 2 en personas de edad avanzada o frágiles. Actualización 2022 del documento de consenso 2018 «Tratamiento de la diabetes mellitus tipo 2 en el paciente anciano». Revista Clínica Española. 2022;222(5):496-9. doi:10.1016/j.rce.2022.03.004
- Sinclair A, Saeedi P, Kaundal A, Karuranga S, Malanda B, Williams R. Diabetes and global ageing among 65-99-year-old adults: Findings from the International Diabetes Federation Diabetes Atlas, 9(th) edition. Diabetes Res Clin Pract. 2020;162:108078. doi:10.1016/j.diabres.2020.108078
- Sanz-Canovas J, Lopez-Sampalo A, Cobos-Palacios L, Ricci M, Hernandez-Negrin H, Mancebo-Sevilla JJ, et al. Management of Type 2 Diabetes Mellitus in Elderly Patients with Frailty and/or Sarcopenia. Int J Environ Res Public Health. 2022;19(14). doi:10.3390/ijerph19148677
- Munshi MN, Meneilly GS, Rodriguez-Manas L, Close KL, Conlin PR, Cukierman-Yaffe T, et al. Diabetes in ageing: pathways for developing the evidence base for clinical guidance. Lancet Diabetes Endocrinol. 2020;8(10):855-67. doi:10.1016/S2213-8587(20)30230-8
- ElSayed NA, Aleppo G, Aroda VR, Bannuru RR, Brown FM, Bruemmer D, et al. on behalf of the American Diabetes Association. 13. Older Adults: Standards of Care in Diabetes-2023. Diabetes Care. 2023;46(Supplement_1):S216-S29. doi:10.2337/dc23-S013
- Sinclair A, Dunning T, Rodriguez-Manas L. Diabetes in older people: new insights and remaining challenges. Lancet Diabetes Endocrinol. 2015;3(4):275-85. doi:10.1016/S2213-8587(14)70176-7
- LeRoith D, Biessels GJ, Braithwaite SS, Casanueva FF, Draznin B, Halter JB, et al. Treatment of diabetes in older adults: An Endocrine Society* Clinical Practice Guideline. J Clin Endocrinol Metab. 2019;104(5):1520-74. doi:10.1210/jc.2019-00198
- Battelino T, Danne T, Bergenstal RM, Amiel SA, Beck R, Biester T, et al. Clinical Targets for Continuous Glucose Monitoring Data Interpretation: Recommendations From the International Consensus on Time in Range. Diabetes Care. 2019;42(8):1593-603. doi:10.2337/dci19-0028







