La COVID-19, enfermedad desencadenada por el SARS-CoV-2, es en el momento actual, una pandemia causante de enfermedad grave en un número muy elevado de personas y de una gran mortalidad. Se estima que solo la consecución de protección frente a ella en un porcentaje superior al 70% de la población sea el único medio eficaz para detenerla. Las vacunas podrían ayudar a conseguir este objetivo en un tiempo menor que el que llevaría la exposición de gran parte de la población a la enfermedad.
En este artículo hablaremos sobre lo que debe conocer una persona con diabetes mellitus (DM), tanto tipo 1 (DM1) como tipo 2 (DM2), sobre la vacunación de la COVID-19, intentando responder a diversas preguntas, basándonos en la evidencia actual.
¿Es la diabetes una enfermedad que aumente el riesgo de la COVID-19?
Como escribe el Dr. Escalada, en el número de diciembre de 2020 de esta revista [1], la diabetes no es un factor de riesgo especial para contraer la COVID-19. No obstante, como suele ocurrir en ciertas infecciones cuando se presentan en un paciente con diabetes, sí ha mostrado ser un factor de riesgo de mayor mortalidad y de mayor progresión a enfermedad grave a nivel hospitalario, sobre todo, cuando asocia obesidad y/o mal control metabólico. Es importante saber que la mayor parte de los casos en las series hospitalarias son pacientes con DM2 [2,3]. La revista del Colegio Americano de Cardiología, al estratificar el riesgo de complicaciones por COVID-19, incluye al grupo de pacientes con diabetes tratados con insulina con mal control metabólico como de riesgo elevado, al margen de que asocie o no otras comorbilidades.
¿Hay el mismo riesgo en la DM1 que en la DM2?
Los pacientes con DM1 están menos representados en las series hospitalarias de COVID-19, pero se calcula que precisan ingreso hospitalario por COVID-19 entre 3 y 4 veces más que la población general sin diabetes y que la gravedad, en caso de presentar la enfermedad, es superior a la de la población general y equivalente a la de los pacientes con DM2 [4]. Los niños y adolescentes con DM1 desarrollan enfermedad grave de manera excepcional y no están encuadrados en los grupos de riesgo de COVID-19 grave.
Por tanto, a la luz de los últimos hallazgos clínicos y de forma general, se aboga por que los pacientes con cualquier tipo de diabetes sean considerados de alto riesgo de enfermedad grave COVID-19 y así sea tenido en cuenta por las Autoridades Sanitarias [5]
¿Qué pacientes con diabetes deberían recibir vacunación de COVID-19?
En principio, todas las personas adultas con DM 1 y DM2 son candidatas a recibir la vacunación frente a la COVID-19 al pertenecer a un grupo de riesgo de enfermedad grave. No existen evidencias a favor ni en contra en la edad pediátrica
¿Existen motivos más allá del beneficio personal para recibir la vacuna de la COVID-19?
La vacunación tiene un beneficio personal, que es aún mayor en el caso de una persona con diabetes. Pero, además, también ha de tenerse en cuenta el beneficio global derivado de la vacunación. Como muestra la historia, la inmunización masiva de la población ha conseguido detener la circulación de algunos virus a niveles que permitieran una vida razonable. Solo la consecución de una protección muy amplia, si las vacunas frente a la COVID-19 fueran lo suficientemente eficaces, conseguirá frenar la pandemia y la vuelta a la forma habitual de relación social previa a su inicio.
¿Qué vacunas están disponibles en la actualidad? ¿Son eficaces?
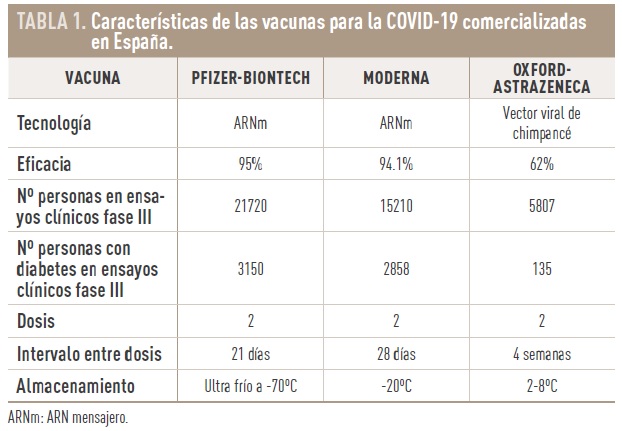
Las primeras vacunas disponibles en España han sido las de ARN mensajero (ARNm), de las empresas Pfizer-BioNTech y Moderna. En el momento actual solo se recomiendan las dos dosis de la primo vacunación. Ambas pueden utilizarse en personas con enfermedades previas, incluida la DM. Ambas han mostrado, en ensayos clínicos con decenas de miles de personas, una efectividad en disminuir el desarrollo de COVID-19 de alrededor del 95% y aún mayor de disminuir la enfermedad grave [6,7].
También está disponible en España otra vacuna, la de la empresa AstraZeneca/Universidad de Oxford. La eficacia documentada es inferior a las vacunas anteriores, pero también muy elevada en la prevención de la enfermedad grave [8]. Se resumen algunas características de las vacunas disponibles en el momento actual en la tabla 1.
¿Cómo funcionan las vacunas COVID-19?
En las vacunas de ARNm, éste es introducido en las células del organismo y sus instrucciones hacen que se produzca una proteína del SARS-CoV-2 que producirá una respuesta defensiva del organismo, similar a la producida por el virus y que nos protegerá de la infección natural. Las enzimas celulares en poco tiempo degradan y se deshacen del ARNm. No se utiliza virus vivo y no entra material genético en el núcleo de las células.
La vacuna de AstraZeneca/Universidad de Oxford utiliza un virus (adenovirus) modificado genéticamente, que tampoco es virus vivo, para la introducción de la información que producirá la proteína que desarrolle la reacción defensiva del organismo.
¿Se puede contraer la COVID-19 a través de la vacuna?
Al no utilizarse virus vivo no existe ninguna posibilidad de contraer COVID-19 con las vacunas disponibles actualmente.
¿Están suficientemente ensayadas las vacunas de la COVID-19 en pacientes con diabetes y son seguras?
El ensayo clínico de Pfizer-BioNtech incluyó a 3150 personas con diabetes, el 8.4% de los participantes. El de Moderna, incluyó 2858, el 9.4%. La Agencia Europea del Medicamento (EMA) lo considera suficiente para garantizar su seguridad. Solo están contraindicadas en personas con alergia al principio activo o alguno de sus excipientes utilizados. En el ensayo clínico de la Universidad de Oxford/AstraZeneca recibieron la vacuna 135 pacientes con diabetes. También ha sido autorizada por la EMA y en España se ha iniciado su administración en personas entre 18 y 55 años.
¿Qué precauciones debo tener antes de la administración de la vacuna?
Como con otras vacunas, debe retrasarse su administración en caso de presentar una enfermedad febril grave o una infección aguda. La presencia de una infección leve o fiebre de baja intensidad no debería posponer la vacunación.
¿Es mejor para los pacientes con diabetes alguna de las vacunas?
La diferencia de los datos disponibles entre las vacunas de Pfizer-BioNTech y Moderna no es significativa y no puede establecerse una preferencia.
¿Cuáles son los efectos secundarios de las vacunas COVID-19?
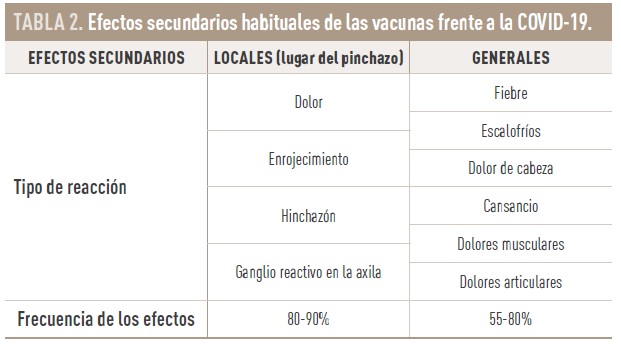
Los efectos secundarios habituales pueden ser reacciones locales o generales. Se presentan en los tres primeros días, son generalmente leves y desaparecen en 1-3 días desde su inicio. Ocurren con mayor frecuencia tras la segunda dosis y en personas más jóvenes y, hasta lo conocido en la actualidad, no son superiores en personas con diabetes que en el grupo de la población general (tabla 2) [9].
¿Cómo puede afectar la vacuna al control glucémico en la persona con diabetes?
La vacuna puede causar algún síntoma de enfermedad, que puede aumentar los niveles de glucosa y las necesidades de insulina, por lo que las personas con diabetes deben controlar especialmente sus niveles de glucemia tras la vacunación y tener anticipado un plan de ajuste, de forma similar a lo que ocurre con otras enfermedades intercurrentes.
¿La vacunación permite abandonar las medidas generales de prevención?
No se conoce todavía si la vacunación protege frente a la infección asintomática y si el individuo vacunado es, por tanto, capaz de tener y transmitir el virus. Hasta que no se consiga, con el paso de los meses, este conocimiento, las medidas de generales de prevención (mascarilla, distancia social, etc.) deben mantenerse íntegramente, más aún en personas con diabetes.
¿Cuánto dura la protección de las vacunas disponibles?
De igual manera que no se conoce la duración de la protección que confiere la infección natural, tampoco se sabe aún cuánto durará la protección de las diversas vacunas y se irá conociendo con el tiempo. Es posible que sea necesario revacunarse periódicamente.
¿Los medicamentos para la diabetes afectan a la vacuna?
Hasta el momento actual, no existe información contrastada disponible de posibles interacciones entre la vacuna de COVID-19 y otros medicamentos. No se prevé que la vacuna pueda interactuar con la insulina u otros medicamentos utilizados en la diabetes. Como precaución, no debe inyectarse insulina en el mismo lugar de la vacunación hasta pasados varios días.
¿Se debe vacunar la persona con diabetes que haya tenido COVID-19?
La evidencia actual indica que la reinfección por el SARS-CoV-2 es excepcional en los 6 meses posteriores a la infección natural. La vacunación podría retrasarse en personas menores de 55 años sin condiciones de riesgo que han padecido enfermedad o infección diagnosticada en los 6 meses anteriores. Los pacientes con diabetes, al ser personas de mayor riesgo, pueden vacunarse a pesar de haber pasado la infección o la enfermedad recientemente.
¿La vacuna protege contra las variantes de COVID-19?
Aún está en estudio y no se conoce si las vacunas actuales protegerán contra ellas ni, si lo hacen, en qué medida. Es de esperar, puesto que gran parte de la estructura del virus no ha cambiado, que las vacunas sean eficaces, al menos parcialmente. Las nuevas vacunas que vayan produciéndose pueden ir ajustándose a la aparición de nuevas variantes. En cualquier caso, la inmunidad puede no ser completa, pero la eficacia parcial pudiera ser suficiente tanto para disminuir el contagio como, fundamentalmente, para disminuir la gravedad de la enfermedad ¿Existe alguna contraindicación de la vacunación COVID-19 en personas con DM?
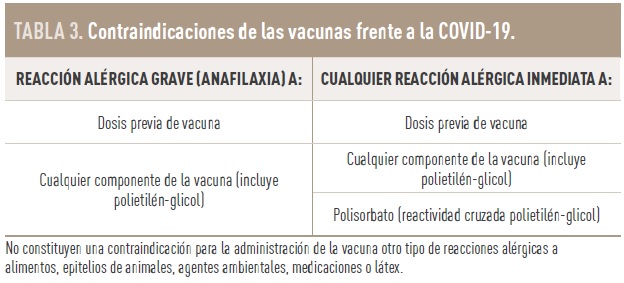
Las únicas contraindicaciones para la vacunación son la existencia de una reacción alérgica grave o inmediata de cualquier gravedad a una dosis previa de vacuna o de alguno de sus componentes (Tabla 3).
¿Pueden vacunarse los niños y adolescentes?
La edad mínima para recibir la vacunación son los 16 años para la vacuna de Pfizer-BioNTech y 18 años para las demás disponibles, pues no han sido probadas en edades inferiores. Están en marcha ensayos clínicos de la Universidad de Oxford en niños de 6 años en adelante y habrá que esperar resultados para conocer la respuesta.
¿Puede vacunarse la mujer embarazada?
Las mujeres embarazadas no se han incluido en los ensayos clínicos llevados a cabo hasta la fecha y hay una ausencia completa de datos sobre su uso. En general, otras vacunas no solo no producen problemas en la embarazada, sino que se indican por ser enfermedades de riesgo para la mujer y/o el niño. En caso de una mujer embarazada con factores de riesgo de enfermedad grave, o perteneciente a profesiones de elevado riesgo de contraer la enfermedad, debe ser informada de esta ausencia de datos y evaluarse el riesgo-beneficio en función de los datos epidemiológicos, riesgos de la enfermedad de base y los potenciales riesgos no conocidos para el feto [9].
¿Puede vacunarse la madre lactante?
Tampoco están estudiados los efectos sobre el niño de la aplicación de la vacuna en estos casos. Dado que la enfermedad aguda COVID-19 no contraindica la lactancia, la opinión más extendida es que una madre lactante que pertenezca a un grupo profesional de riesgo o tenga alguna enfermedad que agrave el riesgo de la COVID-19 podría considerarse que recibiera la vacuna, siempre informando previamente de la ausencia de datos.
Como resumen, podemos decir que:
- La vacunación es la mejor estrategia para el control de la pandemia por COVID-19, asociada a las medidas físicas de protección (mascarilla, distanciamiento, etc.).
- A pesar de que las evidencias parten fundamentalmente de la población general y de pacientes con DM2, tanto las personas con DM1 como DM2 se incluyen en el concepto de población de mayor riesgo de complicaciones y mortalidad por la COVID-19, sobre todo cuando se asocia a obesidad y/o mal control metabólico, así como a otras comorbilidades. Se mantiene la edad como principal factor de riesgo y, por lo tanto, de prioridad en la vacunación.
- Las vacunas de ARNm probadas en la población con diabetes, hasta la actualidad, parecen ser seguras y eficaces, de forma similar a la población general.
- Hasta el momento actual, no existen datos acerca de la eficacia y seguridad de la vacuna en la población pediátrica ni en las madres gestantes, pero la evidencia disponible no parece contraindicar la vacunación durante el periodo de lactancia.
Bibliografía:
- FJ Escalada. COVID-19: ¿la diabetes es un enemigo ante la infección con SARS-CoV-2? Diabetes, 2020 (diciembre); nº 66:6-9.
- Fadini GP, Morieri ML, Longato E, Avogaro A. Prevalence and impact of diabetes among people infected with SARS-CoV-2. J Endocrinol Invest. 2020 Jun;43(6):867-869.
- Huang I, Lim MA, Pranata R. Diabetes mellitus is associated with increased mortality and severity of disease in COVID-19 pneumonia – A systematic review, meta-analysis, and meta-regression. Diabetes Metab Syndr. 2020 Jul-Aug;14(4):395-403.
- McGurnaghan SJ, Weir A, Bishop J, et al. Risks of and risk factors for COVID-19 disease in people with diabetes: a cohort study of the total population of Scotland. Lancet Diabetes Endocrinol. 2021 Feb; 9(2):82-93.
- McGovern AP, Thomas NJ, Vollmer SJ, et al. The disproportionate excess mortality risk of COVID-19 in younger people with diabetes warrants vaccination prioritization. Diabetologia. 2021 Feb 16:1–3.
- Polack FP, Thomas SJ, Kitchin N, et al. Safety and Efficacy of the BNT162b2 mRNA Covid-19 Vaccine. N Engl J Med. 2020 Dec 31;383(27):2603-2615.
- Baden LR, El Sahly HM, Essink B, et al. Efficacy and Safety of the mRNA-1273 SARS-CoV-2 Vaccine. N Engl J Med. 2021 Feb 4;384(5):403-416.
- Voysey M, Clemens SAC, Madhi SA, et al. Safety and efficacy of the ChAdOx1 nCoV-19 vaccine (AZD1222) against SARS-CoV-2: an interim analysis of four randomized controlled trials in Brazil, South Africa, and the UK. Lancet. 2021 Jan 9; 397(10269):99-111.
- https://www.cdc.gov/vaccines/covid-19/info-by-product/clinical-considerations.html (último acceso 21 de febrero de 2021).
- Williams TC, Burgers WA. SARS-CoV-2 evolution and vaccines: cause for concern? Lancet Respir Med. 2021 Jan 29: S2213-2600(21)00075-8.