Según la Organización Mundial de la Salud (OMS), las autoridades sanitarias y las sociedades científicas nacionales e internacionales, la leche materna es el alimento natural y óptimo para el recién nacido (RN). Se recomienda la lactancia materna exclusiva (LME) en los primeros 6 meses de vida porque aporta todos los nutrientes necesarios para el crecimiento y desarrollo de la criatura. A partir de entonces, se continuará con la LM al menos hasta los 2 años, junto con el consumo de alimentos complementarios (AC).
La lactancia materna (LM) tiene indudables beneficios para la madre y el lactante. Favorece el establecimiento del vínculo maternofilial, básico para criar un niño sano. Además, se asocia a una reducción del riesgo de infecciones en la infancia, reduce el riesgo de enfermedades autoinmunes (asma, dermatitis, etc.) y otras enfermedades metabólicas graves como la obesidad y la diabetes. Por último, la LM incrementa las calificaciones del coeficiente intelectual. En la madre se asocia a menor riesgo de cáncer de mama y ovario, así como de diabetes mellitus tipo 2 (DM2).
Se han descrito numerosos factores asociados a no iniciar LME o abandonarla antes de los 6 meses como son: edad de la madre por debajo de la mayoría de edad, bajos niveles socioeconómicos o de estudios, condiciones laborales sin apoyo de la empresa, inadecuada atención al parto y postparto, bajo peso al nacer, percepción de «no tener suficiente leche», experiencias negativas anteriores de lactancia, final del embarazo mediante cesárea, y deficiente asesoramiento y/o acompañamiento prenatal sobre la LME.
Sin duda, la enseñanza a las madres antes del nacimiento de sus neonatos y la decisión de lactancia tomada previamente son factores clave en el éxito de la lactancia y en la prevención de futuras enfermedades infantiles.
LA ENSEÑANZA A LAS MADRES ANTES DEL NACIMIENTO DE SUS NEONATOS Y LA DECISIÓN DE LACTANCIA TOMADA PREVIAMENTE SON FACTORES CLAVE EN EL ÉXITO DE LA LACTANCIA Y EN LA PREVENCIÓN DE FUTURAS ENFERMEDADES INFANTILES
La mujer con diabetes puede tener más dificultades al inicio y establecimiento de su lactancia debido a múltiples factores. La LME es un aspecto fundamental en la salud infantil y materna, especialmente en el contexto de la diabetes tipo 1 (DM1) y diabetes gestacional (DG).
Este artículo explora la importancia y el valor necesarios de la preparación de la LM en mujeres con diabetes que deciden dar el pecho, así como los beneficios que esta práctica conlleva tanto para la madre como para el o la bebé.
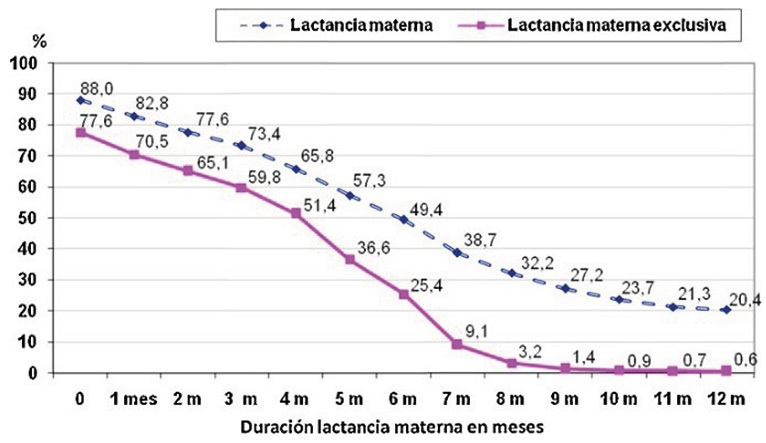
Existen factores sobre los que se puede actuar para mejorar los resultados de la LM. Hablando de números, en España, según la Encuesta Nacional de Salud de 2017, la LM era la alimentación utilizada en el 73,9% de los lactantes durante las primeras 6 semanas de vida, cifra que descendía al 63,9% a los 3 meses y al 39% a los 6 meses.
Dadas estas cifras, es conveniente pararse a analizar los diferentes factores relacionados con el inicio y el mantenimiento de la LME, ya que tanto el inicio como el rápido abandono de la lactancia se relacionan con factores que actúan conjuntamente tanto a nivel individual de la diada mamá-bebé como a nivel socioeconómico y cultural. Algunos de estos factores serán imposibles de modificar, pero en otros se podría trabajar a fin de conseguir una mejor adherencia a la LME.
En nuestro país, realmente se necesita un nuevo empuje sobre la LM para mejorar sus cifras, lo que sin duda requerirá compromisos e inversiones gubernamentales, pero también de apoyo sin fisuras de la sociedad científica y de la sociedad civil para su promoción, protección y apoyo, incluidos el apoyo psicológico de las familias y el trabajo previo al embarazo en este sentido, educando en LM y haciendo un trabajo interdisciplinar (matrona, asesora de lactancia, ginecólogo, endocrinólogo).
La preparación para la LM en mujeres con diabetes implica varios factores clave:
- Educación y consciencia: es fundamental que las madres reciban información sobre la LM y su relación con la diabetes, además de los beneficios de ésta especialmente para bebés de madres con diabetes. Esto incluye entender cómo se comporta la diabetes durante esta etapa, cómo puede afectar la producción de leche y el riesgo de hipoglucemias que ocurren con más frecuencia durante el amamantamiento debido al gasto energético adicional.
- Gestión de la glucosa: mantener niveles de glucosa en sangre estables es crucial. Se recomienda un monitoreo frecuente de los niveles de glucosa y ajustes en la insulina tras el parto según sea necesario e ir modificando a medida que haya un establecimiento de la lactancia.
- Consulta con profesionales de la salud: las madres deben trabajar en estrecha coordinación con profesionales de endocrinología, pediatría y asesoría de lactancia para desarrollar un plan de LM que se adapte a sus necesidades específicas. Esto puede incluir estrategias para manejar la hipoglucemia o hiperglucemia durante la lactancia y una evaluación previa al parto donde se realice una evaluación integral del estado de salud de la madre, incluyendo el control de la diabetes e identificando posibles complicaciones que puedan afectar la lactancia.
- Apoyo emocional y psicológico: el embarazo y la lactancia son un desafío emocional, especialmente para las madres con diabetes. Contar con una red de apoyo, ya sea de familiares, amigos o grupos de apoyo, puede ser beneficioso. Contar con un equipo psicológico es esencial para el buen control de la diabetes en esta etapa de la mujer.
Como estrategia de planificación de la lactancia materna en mujeres con diabetes, se incluye:
Formación sobre técnicas de lactancia:
- Ofrecer talleres o sesiones informativas sobre técnicas adecuadas de lactancia.
- Instruir sobre cómo iniciar la lactancia inmediatamente después del parto y saber detectar problemas en la lactancia (problemas de agarre y transferencia de leche, mastitis, grietas, perlas de leche, etc.).
Planificación postparto:
- Establecer un plan claro para el inicio y mantenimiento de la lactancia después del nacimiento.
- Coordinar con un equipo multidisciplinario (médicos, enfermeras, nutricionistas, asesoras de lactancia, pediatras) para monitorear tanto la salud materna como infantil y ofrecer las herramientas necesarias.
Banco prenatal de calostro:
- Fomentar la extracción prenatal de calostro antes del parto (a partir de la semana 37 de embarazo) si no hay contraindicación médica.
- Proporcionar información sobre cómo extraer, almacenar y ofrecer el calostro al recién nacido sin que el método interfiera en el inicio de la LM.
- Asegurar que las madres conozcan los beneficios del calostro para el lactante, especialmente en términos de inmunidad* y nutrición.
*Impacto del calostro: investigaciones han demostrado que el calostro tiene propiedades inmunológicas que pueden beneficiar a los lactantes, especialmente aquellos cuyas madres tienen condiciones médicas como la diabetes.
Apoyo continuo:
- Proveer apoyo emocional y psicológico a las madres durante el proceso de lactancia.
- Crear grupos de apoyo donde las madres puedan compartir experiencias y vivencias obteniendo confianza en su habilidad para amamantar y en la toma de sus propias decisiones.
Monitoreo y ajustes:
- Realizar un seguimiento regular para evaluar el progreso en la lactancia y ajustar el plan según sea necesario.
- Monitorear los niveles de glucosa en sangre y hacer ajustes dietéticos o terapéuticos si es necesario.
Promoción del autocuidado:
- Fomentar hábitos de vida saludables que ayuden a las madres a manejar su diabetes durante esta etapa en la que existe una gran diferencia en la variabilidad glucémica y las necesidades de insulina.
Lactancia materna. Beneficios para mamá y bebé
La lactancia materna ofrece numerosos beneficios para todos los lactantes, y en el caso de una madre con diabetes, estos beneficios pueden ser aún más significativos. Además de los beneficios que ya conocemos sobre la lactancia materna (es de fácil digestión, se ajusta a las necesidades del lactante por su poder de adaptación, se desarrolla un vínculo emocional, desarrollo óptimo intelectual del lactante, previene hemorragias postparto a la madre, etc.). Pero en el contexto de la diabetes los beneficios van más allá, y la LME puede llegar a ser especialmente beneficiosa en lactantes de madres con diabetes por tener la capacidad de:
- Mejorar la gestión de la glucosa: la leche materna puede ayudar a regular los niveles de glucosa en sangre del lactante.
- Reducir el riesgo de desarrollo de obesidad infantil, lo cual es crucial ya que los niños de madres diabéticas pueden tener un mayor riesgo de desarrollar sobrepeso.
- Proteger contra enfermedades: diversos estudios sugieren que la lactancia materna puede tener un efecto protector contra el desarrollo de enfermedades autoinmunitarias, ya que contiene anticuerpos y otros componentes inmunológicos que ayudan a proteger al lactante contra infecciones y enfermedades, aunque los mecanismos exactos aún no se comprenden completamente.
- Reducir del riesgo de diabetes tipo 2: diferentes estudios sugieren que los bebés alimentados exclusivamente con LM tienen un menor riesgo de desarrollar diabetes tipo 2 en un futuro.
Es importante señalar que la predisposición genética juega un papel significativo en el desarrollo de la diabetes tipo 1. Si es cierto que la lactancia materna puede ofrecer beneficios, no elimina el riesgo si hay antecedentes familiares o factores genéticos asociados.

En cuanto a la madre:
- Mejora la resistencia a la insulina y por tanto facilita la gestión de la DM.
- Ayuda al útero a volver a su estado inicial gracias a la succión del bebé y las contracciones que ésta provoca en el útero.
- Evita hemorragias postparto.
- Disminuye el riesgo de cáncer de mama y ovario, hipertensión y enfermedades cardiovasculares.
- Refuerza el vínculo materno-filial, produce bienestar emocional.
- Protege a mamá de DM en DG.
- Mejora el contenido en calcio de los huesos al llegar a la menopausia.
- Favorece la recuperación del peso pre-embarazo.
CONCLUSIONES
El trabajo previo al embarazo, educando en lactancia materna, preparando y ofreciendo herramientas para un buen comienzo y mantenimiento de ésta además de un trabajo interdisciplinar darían un empuje al aumento de tasas de lactancia materna que tan importante es, sobre todo en mujeres con diabetes, dados los beneficios que supone para mamá y bebé.
Cada gota cuenta.
BIBLIOGRAFÍA
- Ramiro González M.D., Ortiz Marrón H., Arana Cañedo-Argüelles C., Esparza Olcina M.J., Cortés Rico O., Terol Claramonte M., et al. Prevalencia de la lactancia materna y factores asociados con el inicio y la duración de la lactancia materna exclusiva en la Comunidad de Madrid entre los participantes en el estudio ELOIN. An Pediatr. 2018;89:32–43. doi: 10.1016/j.anpedi.2017.09.002.
- Asociación Española de Pediatría. Recomendaciones sobre lactancia materna del Comité de Lactancia Materna de la Asociación Española de Pediatría.
- 16.Oribe M., Lertxundi A., Basterrechea M., Begiristain H., Santa Marina L., Villar M., et al. Prevalencia y factores asociados con la duración de la lactancia materna exclusiva durante los 6 primeros meses en la cohorte INMA de Guipúzcoa. Gac Sanit. 2015;29:4–9. doi: 10.1016/j.gaceta.2014.08.002.
- https://www.cambridge.org/core/journals/british-journal-of-nutrition/article/short-duration-of-breastfeeding-as-a-riskfactor-for-cell-autoantibodies-in-5yearold-children-from-the-general-population/546DA9A6BDFC4E9EF3AEBE94D6308435
- https://www.boe.es/buscar/doc.php?id=BOE-A-2024-18715