La relación entre la diabetes y las infecciones es compleja y, además, bidireccional. Por un lado, cuando un niño o adolescente con diabetes sufre una infección, esta repercute directamente en su control metabólico. Por otro lado, el hecho de vivir con diabetes tipo 1 predispone a que las infecciones sean más frecuentes y, en algunos casos, más graves que en la población general (1). Esto significa que, a lo largo de la infancia y la adolescencia, los pacientes con diabetes pueden tener más episodios infecciosos que otros niños, y que, además, estos cuadros evolucionen con más complicaciones.
¿Cómo influyen las infecciones en el control de la diabetes?
Cada vez que el organismo se enfrenta a una infección, se desencadena una reacción de estrés. Esta respuesta se traduce en la liberación de hormonas contrarreguladoras (como el glucagón, la hormona del crecimiento, las catecolaminas y los glucocorticoides) y de sustancias inflamatorias llamadas citoquinas, entre ellas el factor de necrosis tumoral alfa (TNF-α) y la interleucina 1 (IL-1). Estas moléculas actúan en la dirección contraria a la insulina por lo que el paciente tiende a presentar cifras más elevadas de glucosa en sangre durante el proceso infeccioso, lo que complica aún más el manejo de la enfermedad (1).
¿Por qué la diabetes predispone a más infecciones?
La diabetes afecta a las primeras barreras naturales del organismo. La piel y la mucosa intestinal pueden alterarse, lo que aumenta el riesgo de infecciones cutáneas e intestinales. Además, se puede modificar la microbiota intestinal y la piel se coloniza por patógenos más virulentos (1,3).
Además, la hiperglucemia mantenida en el tiempo y las oscilaciones bruscas de glucosa alteran la función de los vasos sanguíneos y afectan al sistema inmune. Desde la infancia, se observa una menor producción de citoquinas proinflamatorias, una reducción de la actividad del complemento, menor migración de linfocitos hacia los tejidos y, en definitiva, una defensa más débil frente a infecciones (2).
EL MAL CONTROL GLUCÉMICO ES UN FACTOR DE RIESGO DE PADECER INFECCIONES MÁS FRECUENTES Y GRAVES EN LA INFANCIA
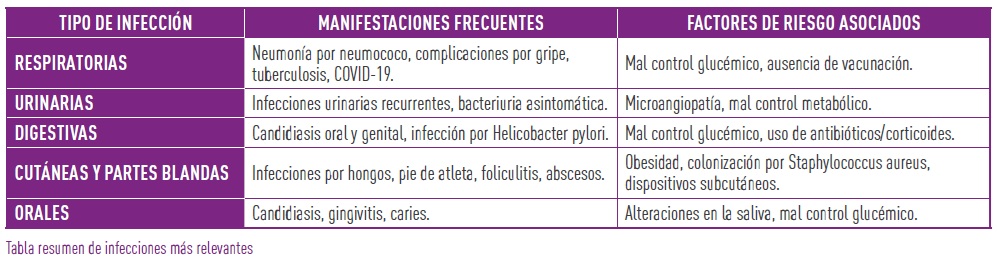
Infecciones más habituales en la infancia y adolescencia con diabetes
1.-Infecciones respiratorias
Las infecciones respiratorias son una de las principales preocupaciones en los niños y adolescentes con diabetes tipo 1. Se sabe que estos pacientes presentan una mayor predisposición a padecer neumonía, en especial por Streptococcus pneumoniae (neumococo). Además, no solo contraen la infección con mayor facilidad, sino que las complicaciones y las hospitalizaciones son también más frecuentes que en la población general (2).
La gripe es otro ejemplo claro. La infección por el virus influenza, que en muchas personas cursa como un cuadro autolimitado, puede tener un desarrollo más severo en los pacientes diabéticos. El riesgo de complicaciones es mayor y, por ello, la vacunación anual frente a la gripe no solo es recomendable, sino fundamental en este grupo de riesgo.
La tuberculosis, aunque en nuestro medio tiene una incidencia menor que en países de recursos limitados, sigue siendo un problema de salud pública y cobra especial relevancia en personas con diabetes. Tras el contagio, lo más habitual es que la infección permanezca en estado latente, sin producir síntomas. Sin embargo, esta latencia no garantiza la seguridad a largo plazo: la infección puede reactivarse en cualquier momento de la vida, con especial riesgo durante la adolescencia o en la edad adulta. En este contexto, el riesgo de que un paciente con diabetes desarrolle tuberculosis activa es aproximadamente tres veces superior al de la población general (1). El pronóstico también suele ser peor, sobre todo si el control metabólico no es adecuado, algo que la propia infección complica aún más.
Por este motivo, la Organización Mundial de la Salud recomienda realizar pruebas para descartar infección tuberculosa en pacientes con diabetes procedentes de áreas de alta prevalencia, en aquellos que presenten síntomas compatibles o cuando el mal control glucémico no tenga una causa aparente (4). En los niños con infección latente, se aconseja iniciar tratamiento preventivo para evitar la progresión a enfermedad activa en el futuro.
En relación con la COVID-19, la evidencia acumulada desde la pandemia ha confirmado que la diabetes constituye un factor de riesgo para desarrollar formas graves de la enfermedad y para una mayor mortalidad. Además, se ha observado que la infección por SARS-CoV-2 se relaciona con un incremento en los diagnósticos de diabetes y con casos de cetoacidosis grave. Este doble vínculo refuerza la necesidad de que los pacientes con diabetes sean considerados un grupo prioritario para la vacunación frente a la COVID-19.
2.-Infecciones urinarias
Las infecciones urinarias aparecen con más frecuencia en las personas con diabetes, aunque su asociación es más clara en los adultos, donde el mal control metabólico y la microangiopatía desempeñan un papel importante. En la edad pediátrica, algunos estudios han mostrado que la orina de los niños y adolescentes con diabetes se encuentra colonizada con mayor frecuencia por bacterias. Esto podría traducirse en un riesgo incrementado de infección urinaria, aunque su impacto clínico no está del todo aclarado.

3.-Infecciones digestivas
Los pacientes con diabetes presentan una mayor susceptibilidad a las infecciones fúngicas, especialmente a la candidiasis. Las más habituales son la oral y la genital, y su riesgo se incrementa cuando el control glucémico es deficiente o tras tratamientos con antibióticos y corticoides. En adolescentes, la candidiasis vaginal es una complicación relativamente común.
Otro hallazgo descrito es la mayor frecuencia de infección por Helicobacter pylori. Este microorganismo está implicado en la aparición de gastritis, úlceras y otras enfermedades intestinales. En este caso, el factor que parece influir más no es tanto el control metabólico, sino los años de evolución de la diabetes.
4.-Infecciones de la piel y partes blandas
La piel es objeto de infecciones frecuentes en pacientes diabéticos, sobre todo si asocian mal control glucémico y obesidad. Entre las más comunes se encuentran las infecciones por cándida en los pliegues de la piel y en las mucosas (vagina, vulva y glande), así como las dermatofitosis, como el pie de atleta o las tiñas.
En cuanto a las infecciones bacterianas, los pacientes con diabetes tienen mayor predisposición a estar colonizados por cepas resistentes de Staphylococcus aureus. Esto facilita la aparición de foliculitis, impétigo, abscesos e incluso cuadros más graves como osteomielitis o artritis (3).
Un aspecto particular en los últimos años ha sido el uso creciente de dispositivos para la monitorización de la glucosa y de bombas de insulina. Aunque han supuesto un gran avance en el manejo de la enfermedad, también han traído consigo la aparición de infecciones en los puntos de inserción. Generalmente, se trata de infecciones leves causadas por bacterias propias de la piel, pero conviene mantener una adecuada higiene en la manipulación y colocación de los dispositivos para reducir este riesgo.
5.-Infecciones de la boca
La diabetes modifica tanto la cantidad como la composición de la saliva, lo que produce cambios en la flora oral y favorece la aparición de infecciones. Como consecuencia estos pacientes presentan con mayor frecuencia candidiasis oral, caries y gingivitis. Una vez más, el control deficiente de la glucosa juega un papel decisivo, pues aumenta tanto la probabilidad como la severidad de estas complicaciones (5).
¿Cómo prevenir las infecciones?
El primer pilar de la prevención es mantener un control glucémico adecuado. Está demostrado que un buen control de la diabetes reduce la frecuencia y la gravedad de las infecciones. Conviene recordar que las propias infecciones, y en ocasiones los medicamentos empleados para tratarlas, pueden dificultar el control de la glucosa.
Además, las medidas higiénicas básicas —lavado de manos frecuente, evitar el contacto estrecho con personas enfermas, uso de mascarilla en épocas epidémicas y reducción de la exposición a aglomeraciones en espacios cerrados— son tan útiles para los pacientes diabéticos como para la población general.
El cuidado de la boca, con higiene dental diaria y visitas periódicas al dentista, y el cuidado de la piel, con especial atención a la zona genital y a los puntos de inserción de dispositivos, son igualmente importantes.
Por último, la vacunación es un elemento esencial en la prevención. Se deben seguir las inmunizaciones recomendadas para todos los niños y adolescentes. En este sentido, existen distintos calendarios de inmunizaciones financiadas según la comunidad autónoma en la que se reside. A estas vacunas sería deseable añadir aquellas recomendadas por el comité asesor de vacunas de la Asociación Española de Pediatría aunque no estén incluidas en dicho calendario autonómico.
También deben añadirse la vacunación antigripal anual desde los 6 meses de vida con la vacuna inyectable inactivada, la vacunación frente a la COVID, la vacunación antineumocócica utilizando esquemas mixtos que incluyan la VNC13, VNC15, o VNC20, y la VNP23 (esta última solo en caso de no tener disponible o no haber recibido la VNC20) (6).
Asimismo, debe valorarse la búsqueda y el tratamiento de la tuberculosis latente en pacientes con riesgo, especialmente al inicio del diagnóstico de diabetes.
BIBLIOGRAFÍA
- Holt RIG, Cockram CS, Ma RCW, Luk AOY. Diabetologia (2024) 67:1168-1180. https://doi.org/10.1007/s00125-024-06102-x
- Piccolo G, De Rose EL, Bass M, Napoli F, Minuto NMaghnie M et al. Infectious diseases associated qith pediatric type 1 diabetes mellitus: A narrative review. Front Endocrinol 2022 Aug 24;13:966344. doi: 10.3389/fendo.2022.966344
- Menne EN, Sonabend RY, Mason EO, Lamberth LB, Hammerman WA, Minard CG, Kaplan SL, Hulten KG. Staphylococcus aureus infections in pediatric patients with diabetes mellitus. J Infect. 2012 Aug;65(2):135-41. doi: 10.1016/j.jinf.2012.04.001. Epub 2012 Apr 7. PMID: 22490616
- Krishna S, Jacob JJ. Diabetes Mellitus and Tuberculosis. 2021 Apr 18. In: Feingold KR, Ahmed SF, Anawalt B, Blackman MR, Boyce A, Chrousos G, Corpas E, de Herder WW, Dhatariya K, Dungan K, Hofland J, Kalra S, Kaltsas G, Kapoor N, Koch C, Kopp P, Korbonits M, Kovacs CS, Kuohung W, Laferrère B, Levy M, McGee EA, McLachlan R, Muzumdar R, Purnell J, Rey R, Sahay R, Shah AS, Singer F, Sperling MA, Stratakis CA, Trence DL, Wilson DP, editors. Endotext (Internet). South Dartmouth (MA): MDText.com, Inc.; 2000–. PMID: 33945243.
- Olczak-Kowalczyk D, Pyrżak B, Dąbkowska M, Pańczyk-Tomaszewska M, Miszkurka G, Rogozińska I, Swoboda-Kopeć E, Gozdowski D, Kalińska A, Piróg A, Mizerska-Wasiak M, Roszkowska-Blaim M. Candida spp. and gingivitis in children with nephrotic syndrome or type 1 diabetes. BMC Oral Health. 2015 May 8;15:57. doi: 10.1186/s12903-015-0042-6. PMID: 25952029; PMCID: PMC4425863.
- Comité Asesor de Vacunas e Inmunizaciones (CAV-AEP). Inmunizaciones en niños con enfermedades crónicas. Manual de inmunizaciones en línea de la AEP (Internet). Madrid: AEP; ene/2025. (consultado el dd/mmm/aaaa). Disponible en: http://vacunasaep.org/documentos/manual/cap-17







